EV CHIL OBSTET GINECOL 2003; 68 (1): 28-31
ГИПЕРПЛАЗІЙНИЙ СИНДРОМ НАДНОРОВНИХ КЛІНІК
НЕКЛАСИЧНІ ВРОДЖЕНІ ТА ВАГІТНОСТІ *
Лікарі. Серхіо Чевякофф З. 1, Рональд Юлтон 2
1 Кафедра акушерства, гінекології. 2 Служба генетики. Дж. Дж. Агірре, Чилійський університет
Представлено клінічний випадок некласичної вродженої гіперплазії надниркових залоз, яка при лікуванні кортикостероїдами та гонадотропінами досягла успішної вагітності.
КЛЮЧОВІ СЛОВА: Некласична вроджена гіперплазія надниркових залоз і вагітність
Представлено клінічний випадок вродженої гіперплазії надниркових залоз, досягнута успішна вагітність кортикостероїдами та гонадотрофією.
КЛЮЧОВІ СЛОВА: Некласична гіперплазія надниркових залоз і вагітність
ВСТУП
Вроджений синдром гіперплазії надниркових залоз (HSRC) є результатом різних ферментативних дефектів, які перешкоджають або перешкоджають синтезу кортизолу. Гіпоталамус та гіпофіз реагують на низький рівень кортизолу, збільшуючи секрецію CRH та ACTH відповідно. Ця стимуляція викликає гіперплазію кори надниркових залоз, що збільшує синтез стероїдних попередників, які призводять до вироблення андрогенів. Найбільш частими ферментативними ефектами є дефіцит 21-гідроксилази (P450 c21), 11B гідроксилази (P450 C11) та 3 бета-гідроксистероїддегідрогенази.
Найбільш поширеним дефіцитом ферментів (> 95% випадків) є 21 гідроксилаза. Це проявляється по-різному залежно від наявності залишкової ферментативної активності. Клінічно розрізняють класичну та некласичну форми. Перші викликають різну ступінь вірилізації зовнішніх статевих органів у жіночих плодів. Виробництво альдостерону порушено приблизно в 70% класичних форм, тому у пацієнтів обох статей у раннього віку проявляються симптоми дегідратації із втратою натрію та затримкою калію. Решта 30% - це несольові відходи; ця клінічна форма відома як проста вірилізація.
Некласичні форми можуть бути симптоматичними та несимптомними. Останні характеризуються проявом біохімічного дефекту без клінічних ознак. Симптоматичні форми становлять фенотиповий спектр, який може проявлятися в дитячому віці з прискореним ростом і скоростиглим пубарчем. У самців це може призвести до скоростиглого псевдополового дозрівання, а у жінок - до прогресуючого стану вірилізації. Частіше прояви послаблюються і виявляються у жінок, які проявляють симптоми гіперандрогенії у підлітковому віці або просто гірсутизм, порушення менструального циклу та безпліддя (6). Нижче наведено випадок із жінкою із останньою формою HSRC, яка консультувалась щодо безпліддя
Клінічний випадок
29-річний пацієнт, який консультувався щодо первинного безпліддя 12 років еволюції. Менархе у віці 13 років з менструаціями тривалістю 3-4 дні та циклами від 30 до 150 днів. Звичайний статевий акт 3-4 рази на тиждень. В анамнезі бронхіальна астма в дитячому віці та двох сестер із набутими неврологічними пошкодженнями невідомої причини. Фізичний огляд виявив зріст 1,58 см; 65 1/2 кг ваги (ІМТ = 26,2) PA 110/70. Обличчя з себорейною шкірою та легким гірсутизмом. Нормальний розвиток грудей з периареолярними волосками. Живіт з товстою жировою подушечкою і ромбовидним розподілом волосся до пупка.
Гінекологічний огляд: нормальна вульва зі збільшеним волоссям, що поширюється на основи обох стегон, нормальний клітор, нормальна піхва, здорова шийка матки; Додаток: 1 Додатки: Пальпується лівий додаток діаметром + 3 см.
Діагноз прийому:
1. Первинна родючість.
2. Хронічна ановуляція.
3. Синдром полікістозу яєчників.
Результати іспиту:
- УЗД малого тазу: обидва яєчники здаються мультикістозними та збільшеними. Правий яєчник об'ємом 49 куб. См, а лівий яєчник 58 куб. См. У правому яєчнику + 15 фолікулів, а в лівому яєчнику + 8 фолікулів діаметром від 7 до 8 мм.
Аналіз сперми: (критерії ВООЗ).
 | Фігура 1. Дефект ферменту 21-гідроксилази спричиняє зменшення секреції альдостерону та кортизолу та посилення секреції андрогенів. |
Об'єм 6,1 мл концентрація 128 000 000 сперми на мл.
74% прогресуюча рухливість сперми. Звичайні форми 31%.
Цитологія шийки матки (Пап): нормальна.
FSH 5,0 МО/л.
PRL 508 мМО/л, (норма: 70-600 мМО/л).
Загальний тестостерон 79 нг/дл (норма: 20-70 нг/дл).
SHBG: 33 нмоль/л (норма: 18-114 нмоль/л).
DHEA-S 248 нг/дл (норма: 35-430 нг/дл).
Базовий рівень 17 гідроксипрогестерону: 4,0 нг/мл (нормальна фолікулярна фаза 0,2-2,6 нг/мл, лютеїнова фаза 0,3-4 нг/мл), 17 гідроксипрогестерону, після АКТГ 32 нг/м (норма
Через підвищені значення базального та посттестимулюючого 17-гідроксипрогестерону при АКТГ діагноз вродженої гіперплазії надниркових залоз піднімався некласичним способом, і бетаметазон 0,6 мг на добу вводили постійно.
Після 50 днів початку терапії бетаметазоном практикували стимуляцію овуляції HMG (Humegón), 75 МО внутрішньом’язово кожні 12 годин, починаючи з 3-го дня циклу, індукованого медроксипрогестероном ацетатом. Отримавши 1200 МО ГМГ та маючи 2 фолікули діаметром 18 мм та ще 3 більше 12 мм, HCG 5000 МО вводили внутрішньом’язово. Через тридцять шість годин було проведено внутрішньоутробне запліднення з 12 500 000 сперматозоїдів, відокремлених та підготовлених методом заплив.
A тест ХГЧ у сечі був позитивним через 15 днів після запліднення. На 8 тижні було підтверджено існування подвійної близнюкової внутрішньоутробної вагітності. У 13 тижнів вона показала мізерну метрорагію. УЗД не виявило ознак, що свідчать про відшарування плаценти. На 17 тижні вона представила метрорагію в середній кількості з подальшим скороченням матки, розривом яйцеклітини та спонтанним абортом, для чого було проведено кюретаж матки.
Після її аборту продовжували лікування бетаметазоном 0,6 мг на день. Вона продовжувала переживати аменорею, яка зменшилася після прийому перорально медроксипрогестерону ацетату. Протягом 2 циклів намагалися індукувати овуляцію кломіфеном у дозі 100 мг та 150 мг у дні 5-9 циклу без стимуляції овуляції та індукції менструації. Наприкінці грудня 2001 року, після індукованої менструації, показники ГМГ 50 МО на добу були показані з 3-го дня циклу. Дозу підтримували протягом 7 днів, зростаючи до 75 МО/добу через відсутність росту фолікулів. За допомогою цих доз був досягнутий ріст фолікула. Коли воно досягло діаметру 18 мм (через 20 днів після початку стимуляції), внутрішньом’язово було показано 5000 МО HCG в сечі, а через тридцять вісім годин було проведено внутрішньоутробне запліднення з 9 мільйонами сперми, розділених припливати. A тест сеча була позитивною для вагітності через 14 днів після запліднення. Через 7 тижнів було проведено ультразвукове підтвердження вагітності одним живим ембріоном. 22 жовтня 2002 р. Було проведено кесарів розтин при затяжній вагітності. Отримання нормального новонародженого 3350 г.
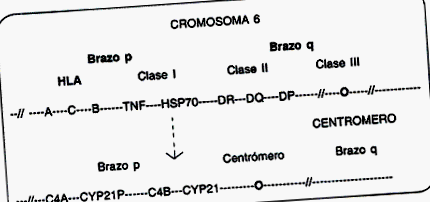
HSRC є одним із найпоширеніших спадкових захворювань у людського виду і передається як аутосомно-рецесивний характер, вражаючи однаково обидві статі. Класичні форми мають оцінку захворюваності 1 на 10 000, тоді як некласичні форми мають 1 на 100 (іспаномовні жителі Нью-Йорка 1 із 40 та євреї-ашкеназі 1 із 27) (2, 5). Фермент 21-гідроксилази належить до сімейства цитохрому Р450, яке в цьому випадку називають цитохромом Р450 с21. Ген, який його кодує, знаходиться на короткому плечі хромосоми 6 (6p21,3), посередині основного комплексу гістосумісності (HLA), між HLD B і HLA DR і називається CYP21. Цей ген дублюється в тандемі разом з четвертим компонентом комплементу. C4A-CYP21A-C4B-CYP21B. CYP21A має 98% гомології з CYP21B, але він зазнав кількох шкідливих мутацій, які перешкоджають його експресії (псевдоген), так що активний лише CYP21B (4).
Понад 50 мутацій було описано в CYP21B, більшість з яких (70%) є точковими мутаціями, ідентичними таким у CYP21A, що припускає, що вони відповідають мікроконверсіям. 10% відповідають макроконверсіям, тоді як решта 15% складається з видалень. Враховуючи різноманітність мутацій, більшість уражених не є гомозиготними, а складними гетерозиготними (4).
Клінічна вираженість дефекту залежить від залишкової, ферментативної активності білка. У випадку складених гетерозигот, величина дефіциту ферменту визначається залишковою ферментною активністю найменш ураженого алелю (5).
Некласичний HSRC клінічно схожий на синдром полікістозних яєчників, і його диференціальний діагноз проводиться лише шляхом вимірювання 17-гідроксипрогестерону в перші дні спонтанного або індукованого менструального циклу. Значення 2 нг/мл або менше виключають стан. У діапазоні від 2 до 5 нг/мл слід провести тест на стимуляцію АКТГ, для якого внутрішньовенно вводять болюс АКТГ у дозах від 0,1 мг, 0,25 мг до 1,0 мг, без різниці у відповіді надниркових залоз. При застосуванні будь-якої з цих доз. . Значення 17 гідроксигідрогестерону менше 10 нг/мл через 30-60 хвилин після тестування виключають картину (6). Частота синдрому низька, не перевищуючи 1-2% гіперандрогенії у кавказьких жінок.
Низькодозова терапія кортикостероїдами, в даному випадку бетаметазоном 0,6 мг на день, коригує дефіцит кортизолу та зменшує секрецію АКТГ, а отже і андрогенів надниркових залоз. Однак, незважаючи на той факт, що можна виявити низький рівень 17-гідроксипрогестерону та андростендіону, тривале підвищення цих андрогенів спричиняє зміну осі гіпоталамус-гіпофіз-яєчники, що перешкоджає призначенню прийому лише кортикостероїдів відновити овуляцію і регулярні менструальні цикли. Отже, необхідно вдаватися до індукції овуляції класичними методами (8). У цього пацієнта 2 цикли індукції кломіфену з 5 по 9 день циклу не змогли досягти своєї мети. Індукція HMG (Humegón ®) 150 МО протягом 8 днів спричиняла багаторазову овуляцію та розвиток подвійної вагітності близнюками. На жаль, вагітність закінчилася викиднем на 17 тижні, не зумівши точно визначити її причину.
Через три місяці після аборту та продовження терапії бетаметазоном її знову стимулювали гонадотропінами, цього разу низькими дозами чистого ФСГ (Humegón® 50 МО), які зросли до 75 ОД: через 7 днів відсутність фолікулярної відповіді. Ця остання процедура, незважаючи на подовження періоду росту фолікулів і, що іноді означає більше споживання гонодотропінів, має велику перевагу в тому, що вона, як правило, призводить до зростання одного фолікула і що зменшує ризик багатоплідної вагітності (8).
БІБЛІОГРАФІЯ
1. Левайн Л.С .: Вроджена гіперплазія надниркових залоз. Pediatr Rev 2000; 21 (5): 1-19. [Посилання]
2. Мак-Кусік В. А.: Менделівське спадкування в людині. 10-е видання Балтімор: Університетська преса Джона Гопкінса 1189-95. [Посилання]
3. Шпайзер П. В.: Вроджена гіперплазія надниркових залоз. Endocr Metabol Clin 2001; 30 (1): 1-21. [Посилання]
4. Міллер W: Молекулярна біологія синтезу стероїдних гормонів. Endocrinol Rev 1988; 9: 295-318. [Посилання]
5. Azziz R et al: Некласична гіперплазія надниркових залоз: сучасні концепції. J Clin Endocrinol Metabol 1994; 78: 8100-815. [Посилання]
6. Сперофф та ін: Некласична гіперплазія надниркових залоз. В кл .: Клінічна гінекологічна ендокринологія та безпліддя. 6-е вид. Балтімор, США: Lippincot, Williams and Wilkins 1999; 535-40. [Посилання]
7. Сперофф та ін: Вроджена гіперплазія надниркових залоз (адреногенітальний синдром). У: Clin Gynecol Endocrinol Infertil 349-56. [Посилання]
8. Сперофф та ін: Індукція овуляції. Clin Gynecol Endocrinol Infertil 1097-1132. [Посилання]
доктор. Е. Гусман: Запитайте про можливість генетичної корекції цього захворювання.
доктор. Квіти: Запитайте про те, чи потрібно обом батькам бути носіями мутації, щоб вона виразилася клінічно, та про значення генетичного тестування.
доктор. Перукка: Відноситься до вартості лікування внутрішньоутробно з материнським дексаметазоном.
Дра. Руїс: Прокоментуйте лікування внутрішньоутробно цієї патології.
доктор. Чевякофф: Дійсно, в нашому середовищі можна проводити генетичну діагностику, але інший сценарій - це можливість генної терапії.
Діагностика проводиться шляхом вимірювання базального та пост-АКТГ-17-ОН-прогестерону, а також перевірки резистентності до інсуліну.
доктор. Е. Муньос: Додайте свою думку щодо регулярних результатів терапії внутрішньоутробно та виклики, що попереду.
* Стаття, прочитана на сесії Чилійського товариства акушерства та гінекології 1 квітня 2003 року.
Весь вміст цього журналу, крім випадків, коли він ідентифікований, підпадає під ліцензію Creative Commons
Роман Діас # 205, кв. 205, Провіденсія
Тел .: (56-2) 22350133
Факс: (56-2) 22351294
- Вживайте під час вагітності продукти, багаті кальцієм
- Ви можете робити Детокс-дієту під час вагітності Дерево життя
- Вживання лужної води під час вагітності фільтри Nikken
- Прийом ібупрофену в перші 3 місяці вагітності може завдати шкоди фертильності дитини
- Вживання молочних продуктів під час вагітності може зменшити ризик народження дитини з низькою вагою Ідеал
