ВСТУП
Аденома гіпофіза, яка надмірно продукує і секретує гормон кортикотропін (АКТГ), створює клінічну картину під назвою хвороба Кушинга.
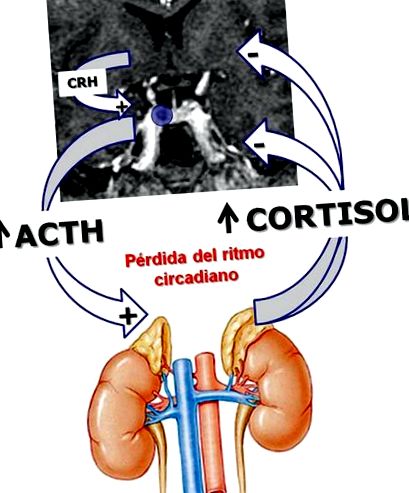
Люди з хворобою Кушинга мають занадто багато кортикотропіну, який, у свою чергу, стимулює вироблення та секрецію кортизолу наднирковими залозами (розташованими над нирками). Цей надлишок кортизолу є тим, що створює клінічну картину.
Слід зазначити, що в нормальних умовах як АКТГ, так і згодом кортизол виділяються в імпульсах протягом доби (максимальний пік секреції становить близько 8 ранку). Що відбувається при хворобі Кушинга, так це те, що ритм секреції втрачається при імпульсах (циркадний ритм), що призводить до більшої ендогенної продукції кортизолу протягом дня.
Кортизол, також відомий як гормон стресу, виконує серед основних своїх нормальних функцій: регулювання рівня глюкози в крові (глюконеогенез); брати участь в метаболізмі ліпідів, вуглеводів і білків; регулювати гомеостаз води та іонів (мінералокортикоїдна дія); модулювати імунну систему; контролювати артеріальний тиск і формування кісток.
Надлишок кортикостероїдів у крові створює клінічну картину під назвою синдром Кушинга, яка може мати безліч причин. Коли синдром Кушинга викликаний АКТГ-секретуючою аденомою гіпофіза, це називається хворобою Кушинга. Гарві Кушинг був видатним нейрохірургом минулого століття, який описав синдром і захворювання, які носять його ім'я.
Тип аденоми гіпофіза, що секретує АКТГ, відомий як кортикотропінома і становить близько 10% усіх аденом гіпофіза в медичній практиці.
Хвороба Кушинга зустрічається дуже рідко, із захворюваністю від 0,7 до 2,4 нових випадків на мільйон жителів на рік.
Більша тенденція спостерігається у жінок у пропорції від 5 до 15 разів більше, ніж у чоловіків. Вік початку захворювання становить від 20 до 50 років, що дуже рідко зустрічається у дітей та підлітків.
Важливо знати, що на момент постановки діагнозу близько 85% аденом, що викликають хворобу Кушинга, складають мікроаденоми (розміром менше 10 мм), тому результати трансфеноїдної трансназальної операції надаються перевагу, це перший терапевтичний варіант.
Харві Кушинг (1869-1939)
КЛІНІЧНА ПРЕЗЕНТАЦІЯ
Клінічна картина полягає в синдромі Кушинга і складається з:
Фізіономічні зміни та симптоми
- Абдомінальне ожиріння з тонкими руками та ногами (доцентрове ожиріння).
- Кругле обличчя (особа повного місяця).
- Плетора на обличчі, вугрі та гірсутизм.
- Скупчення жиру між плечима (спинний горб) і на рівні надключичної западини.
- Вино-червоні розтяжки на шкірі живота, стегон і грудей.
- Витончення шкіри, схильної до мимовільних синців, не пов’язаних з травмами.
- Телеангіектазії.
- Надмірний ріст волосся на обличчі, шиї, грудях, животі та стегнах.
- Алопеція у жінок.
- Труднощі з загоєнням шкірних ран.
- Опортуністичні грибкові інфекції шкіри та нігтів.
- Acanthosis nigricans.
- На рівні нервової системи: занепокоєння та безсоння, депресія, дефіцит пам’яті та уваги, картини ейфорії чи психозу.
- На очному рівні: глаукома та/або катаракта.
- На рівні шлунково-кишкового тракту: виразкова хвороба.
- На рівні крові: анемія, тромбоемболічна хвороба, імунодепресія, гіпокальціємія, гіпокаліємія.
- На рівні сечі: посилена спрага та сечовипускання (полідипсія та поліурія); камені в нирках.
- На репродуктивному рівні: оліго-аменорея та безпліддя (жінки); зниження лібідо, імпотенція та безпліддя (чоловіки).
- На локомоторному рівні: помітна м’язова слабкість і втома, особливо в проксимальних м’язах, біль у суглобах та остеопороз (спонтанні переломи ребер та хребта).
Метаболічні та/або функціональні зміни
- Артеріальна гіпертензія.
- Ожиріння.
- Інсулінорезистентність або цукровий діабет.
- Дисліпідемія.
- Гіпокаліємія та гіпокальціємія.
- Імуносупресія.
Клініка, пов'язана з компресійною дією аденоми
- Головний біль (головний біль).
- У разі макроаденоми (дуже рідко при хворобі Кушинга) можуть спостерігатися: погіршення зору, гіперпролактинемія внаслідок “стовбурового ефекту” та/або гіпопітуїтаризм.
Деякі клінічні ознаки та симптоми є типовими для синдрому Кушинга і можуть призвести до діагностичних підозр. Це: червоно-винозні розтяжки, повнокров'я обличчя, слабкість м'язів проксимальних відділів м'яса, витончена шкіра, спонтанні синці та остеопороз неясної причини.
ДІАГНОСТИКА
Остаточний діагноз хвороби Кушинга не є простим і вимагає проведення кількох досліджень, які проводяться з розподілом, і часто для повторного встановлення правильного діагнозу їх потрібно повторити кілька разів. Інтерпретація результатів повинна бути залишена нейроендокринолог з досвідом, щоб уникнути помилок інтерпретації та помилок у лікуванні.
Гормональна лабораторія
Перше, що слід зробити, коли є клінічна підозра на синдром Кушинга, - це підтвердити його за допомогою ряду лабораторних досліджень. Ці дослідження визначають, чи існує в організмі висока продукція кортизолу. Для визначення синдрому Кушинга потрібні два або більше з наступних позитивних тестів:
Після встановлення діагнозу синдрому Кушинга за допомогою описаних лабораторних досліджень необхідно визначити, чи є причиною хвороба Кушинга, тобто аденома гіпофіза; або якщо причина інша і виявлена в іншій частині тіла поза гіпофізом. Для цього необхідно продовжити наступні гормональні аналізи:
Магнітний резонанс гіпофіза з гадолінієм
Коли гормональні лабораторії підтверджують, що причиною синдрому Кушинга є аденома гіпофіза; Іншими словами, те, що називається хворобою Кушинга, наступним кроком є проведення МРТ з гадолінієм з акцентом на гіпофіз. Таким чином, можна буде оцінити, чи є вона в наявності мікроаденоми (найчастіша, 85%) або макроаденоми (15%).
В даний час існує обладнання для магнітно-резонансної томографії потужністю 3 Тесла, яке дозволяє виявляти дуже малі мікроаденоми розміром всього в кілька міліметрів, що може залишатися непоміченим у динамічно-резонансних послідовностях, виготовлених з обладнанням з нижчою потужністю.
Однак, якщо мікроаденому не вдається точно виявити на МРТ або є сумніви щодо її інтерпретації, необхідно підтвердити діагноз хвороби Кушинга за допомогою катетеризації нижніх петросальних пазух.
Катетеризація нижнього петрозального синуса
Це проводиться у деяких пацієнтів, де необхідно підтвердити діагноз хвороби Кушинга через те, що МРТ не є остаточним.
Завдання полягає в тому, щоб мати можливість підтвердити секрецію АКТГ у венозну кров (зокрема, до нижніх петросальних пазух) кортикотропною аденомою, яку неможливо правильно визначити при магнітно-резонансній томографії.
Це інвазивне дослідження, яке проводиться шляхом катетеризації обох стегнових вен на паховому рівні, а потім піднімається разом з катетером до досягнення основи черепа, розміщуючи кінець катетера на рівні обох нижніх петрозальних пазух на кожній сторона в одночасному.
Перед стимуляцією беруть два зразки базальної крові. Потім секрецію АКТГ стимулюють певним препаратом (за допомогою CRH або десмопресину) і беруть кілька проб крові, відкладаючи на кілька хвилин. У всіх цих зразках крові, що представляють кожну з нижніх петрозальних пазух, АКТГ вимірюють і порівнюють з АКТГ, отриманим у периферичній крові (з вени на руці)
Порівнюється градієнт АКТГ (різниця) між кожною нижчою петрозальною пазухою та периферичною кров’ю. Тест вважається позитивним для аденоми гіпофіза в будь-якій з наступних двох ситуацій:
- Градієнт більший або дорівнює 2 у вихідних зразках.
- Градієнт перевищує 3 після фармакологічної стимуляції.
Катетеризація також може допомогти визначити латералізацію аденоми, якщо градієнт між обома петрозальними пазухами більше 1: 4.
Комп’ютеризоване зорове поле
У тому випадку, якщо макроаденома є причиною хвороби Кушинга, яка трапляється дуже рідко, необхідно визначити, чи є якийсь компроміс в зоровому шляху (зоровий хіазм, зорові нерви, зоровий тракт). Типова картина втрати поля зору відома як бітемпоральна геміанопія і спричинена стисненням хіазми зорового нерва макроаденомою.
ЛІКУВАННЯ
Хвороба Кушинга, що залишається вільною еволюцією, призводить до швидкого погіршення стану пацієнта, що може призвести до летального результату, якщо його не контролювати за допомогою певної терапевтичної стратегії.
Початкові дослідження у пацієнтів з хворобою Кушинга показали, що без певного виду лікування половина пацієнтів може померти від серцево-судинних причин (інфаркти міокарда або інсультів) або від інфекційних причин протягом перших п’яти років захворювання. На щастя, завдяки сучасній медицині, орієнтованій на хірургію та розвиток фармакології, ці показники різко зменшились.
Ефективне лікування покращує симптоми пацієнта, якість життя та тривалість життя.
У лікуванні є кілька основ: хірургічне втручання, медикаментозне лікування та променева терапія. Деякі пацієнти потребують поєднання цих способів для адекватного контролю захворювання.
Цілі лікування
- Стан гіпокортицизму (значення кортизолу нижче норми):
Це ідеальний стан після операції. Це визначається як зниження рівня кортизолу в сироватці крові (дозується о 8 ранку) та/або CLU. 24 години нижче нижньої межі випробувальної лабораторії. - Стан евкортизолізму (значення кортизолу в межах норми):
Це також вважається терапевтичним досягненням. Він визначається як значення кортизолу в сироватці крові, виміряне о 8 ранку. або C.L.U. в межах відповідних діапазонів нормальності. - Підтримка або відновлення функції гіпофіза.
- Зниження захворюваності та смертності.
Трансфеноїдна трансназальна хірургія
Він продовжує залишатися першим терапевтичним варіантом, оскільки він може досягти ремісії хвороби Кушинга приблизно в 80% випадків.
Підкреслюється, що цей рівень хірургічного успіху та ризик ускладнень безпосередньо пов’язані з досвідом роботи нейрохірурга.
Звичайна техніка виконується через ніс під час так званої транссфеноїдної трансназальної хірургії. Це може бути виконано за допомогою мікрохірургічних методів або за допомогою ендоскопії, залежно від конкретного випадку. Ендоскопічна техніка є найбільш широко застосовуваною сьогодні.
Одне хірургічне втручання може бути єдиним необхідним лікуванням і може контролювати захворювання, особливо в тих мікроаденомах, які не вражають кавернозний синус.
Більшість пацієнтів потребують фармакологічного лікування перед операцією (див. Нижче), щоб покращити симптоми перед операцією та мати можливість досягти її в кращому стані. Це рішення необхідно приймати спільно між нейрохірургом та ендокринологом у кожному конкретному випадку.
Після хірургічного втручання очікується стан гіпокартизолізму, що спричиняється помітною втомою та занепадом пацієнта. Цей сценарій є хорошим клінічним параметром для успішного хірургічного втручання, але його слід керувати заміною на пероральні глюкокортикоїди (як правило, гідрокортизон), поки ендокринолог не вирішить, коли їх слід припинити.
20-річний хворий із запущеною хворобою Кушинга через мікроаденому гіпофіза (сині стрілки).
Той самий пацієнт, що і попередній показник після ендоскопічної трансназальної операції. Зверніть увагу на клінічне покращення з плином часу та МРТ, коли мікроаденома вже не очевидна, лише нормальний гіпофіз.
Фармакотерапія
Загалом, фармакологічне лікування - не перший варіант остаточного лікування. Він часто використовується з метою поліпшення клінічного стану пацієнта до операції.
З іншого боку, якщо пацієнт переніс операцію, а хвороба все ще активна через деякий залишок аденоми, може знадобитися повернення до фармакологічного лікування.
Доступні чотири групи лікарських засобів, серед яких найбільш вживані сьогодні:
- Препарати з інгібуючою дією ферментів надниркових залоз - це ті, що зменшують синтез кортизолу наднирковими залозами. Вони не впливають на аденому гіпофіза.
- Кетоконазол
- Мітотан
- Етомідат
- LCI699 (в стадії вивчення)
- Препарати з адренолітичною дією: викликає атрофію та некроз клітин кори надниркових залоз - місця, де виробляються ендогенні глюкокортикоїди.
- Мітотан
- Препарати центральної дії: це ті, які зменшують синтез АКТГ аденомою гіпофіза і можуть зменшити розмір аденоми. Тими, що продемонстрували свою ефективність та є комерційними, є:
- Агоністи дофаміну: каберголін
- Аналоги соматостатину: пасиреотид
- Препарати з дією антагоністів рецепторів глюкокортикоїдів: це ті, що блокують дію глюкокортикоїдів на клітинному рівні в організмі.
- Міфепристон
Променева терапія
У випадку кортикотропних аденом, що викликають хворобу Кушинга, використання променевої терапії зарезервовано виключно для тих випадків, коли хвороба все ще активна через деяку залишку аденоми, яку неможливо контролювати хірургічним шляхом або адекватним фармакологічним лікуванням. Променева терапія гіпофіза ніколи не є першим напрямком лікування хвороби Кушинга, і її слід ретельно вказувати через консенсус між ендокринологом та нейрохірургом. Крім того, слід мати на увазі, що результат променевої терапії можна спостерігати через кілька років після її проведення, тому пацієнт повинен продовжувати лікування наркотиками протягом цього періоду. В даний час методами радіотерапії є: стереотаксична радіохірургія або фракціонована стереотаксична радіотерапія.
Двобічна адреналектомія
Деякі дуже ретельно відібрані пацієнти, де хірургічне втручання, медикаментозне лікування та променева терапія зазнали невдачі і клінічна картина дуже важка, можуть потребувати двосторонньої лапароскопічної адреналектомії (резекції обох надниркових залоз). Пацієнти перестають виробляти гормони надниркових залоз, тому необхідна довічна терапія глюкокортикоїдами та мінералокортикоїдами.
Небажаною можливістю у пацієнта з адреналектомією є розвиток синдрому Нельсона: неконтрольований ріст залишкової аденоми гіпофіза в макроаденому, що може спостерігатися у 30% пацієнтів (хоча з меншою можливістю у тих, кого раніше опромінювали).
- Англійський піт, таємнича хвороба, яка переслідувала багатих і просто зникла
- Лікування целіакії може змінити печінкову недостатність - Медичні новини
- Артеріїт Такаясу, хвороба, яка пошкоджує судини
- FDA США досліджує взаємозв'язок кормів для домашніх тварин із захворюваннями серця, які
- Пшеницю можна зробити безпечною для людей, хворих на целіакію, редагуючи гени