Випадання прямої кишки як незвична презентація целіакії. Близько 2 клінічних випадків
доктора медицини, доктора філософії. Клініка Лас Кондес, Сантьяго, Чилі
Випадання прямої кишки (ПП) пов’язане з підвищенням внутрішньочеревного тиску, патологією тазового дна або анального сфінктера, найчастішими причинами є запор, муковісцидоз, коклюш та дизентерійна діарея. Целіакія не вважається серед патологій, пов'язаних з РП.
Представляють погано описану зв'язок між РП та целіакією.
Представлено двох дошкільнят, у яких підставою для консультації був РП, дослідження якого було зосереджене на тривалій діареї через анамнез пастозних консистенцій стільця. Під час обстежень підвищені титри антитіл до трансглютаміназних антитіл (Ab anti-tTG), а також біопсія дванадцятипалої кишки з атрофією ворсинок та збільшенням інтраепітеліальних лімфоцитів, сумісна із целіакією. Обидва мали чудову реакцію на дієту без глютену, з швидкою нормалізацією стільця, відсутністю нових епізодів РП, нормальним розвитком ваги та негативним анти-tTG Ab у щорічному контролі через 5 років спостереження.
Хоча зв'язок між РП та целіакією навряд чи описаний, його слід враховувати у пацієнтів із РП.
Ключові слова: Випадання прямої кишки; Целіакія; хронічна діарея
Випадання прямої кишки (РП) - це сутність, яка виникає переважно у дітей віком до 1 року, 2 років унаслідок ситуацій або патологій, що пов’язані з підвищенням внутрішньочеревного тиску та/або слабкістю навколишніх тканин. Анатомія аноректальної області в дитячому віці обумовлює більшу схильність до представлення RP 3. Це пов’язано з тим, що слизова оболонка прямої кишки більш вільно прикріплена до м’язового шару 4, а пряма кишка дитини більш вертикальна порівняно з дорослими 5, 6 .
Патології, описані в літературі, пов’язані з РП, це: 1) важкі запори функціонального або органічного походження (хвороба Гіршпрунга) 7, 8; 2) гостра діарея, особливо при дизентерії 9) 3) респіраторна патологія, пов’язана з інтенсивним кашлем, що спричинює значне підвищення внутрішньочеревного тиску (інфекція Bordetella pertussis, муковісцидоз) 10, 11; 4) гіпотрофія 12; 5) нейрогенна кишка та синдром Елерса-Данлоса 8, 13 .
Діагностичний підхід пацієнта повинен орієнтуватися відповідно до симптомів, маючи на увазі, що запор є основною причиною розвитку РП у розвинених країнах 8, 14 .
Традиційно терапевтична поведінка є консервативною, оскільки в більшості випадків це самообмежена ситуація 14. Терапевтичний підхід зосереджений на правильному лікуванні запорів, що складається з дієти, багатої клітковиною, досягнення гарної звички стільця та використання осмотичних речовин, таких як поліетиленгліколь 15. Якщо є пускова патологія, така як згадана, її слід вивчити та відповідно лікувати. Пацієнти з рецидивуючим випаданням, які не реагують на лікування запору, і основна патологія не може пояснити це, можуть бути кандидатами на хірургічне рішення 3 .
Щодо інших можливих причин РП, є лише два повідомлення про зв'язок між целіакією та РП. Перший описує випадок 73-річної жінки з хронічною діареєю та RP 16. Нещодавно у 2016 році був опублікований клінічний випадок з цією асоціацією у дитячому віці 17 років .
Завдання цього звіту - описати цей зв’язок між РП та целіакією у двох пацієнтів дошкільного віку без жодної відомої попередньої патології, причиною яких було звернення до повторних РП.
Випадок 1
Пацієнт чоловічої статі 3 роки 7 місяців на момент консультації, друга дитина здорових батьків, що не є спорідненими. Її годували грудьми виключно до 6 місяців, після чого додавали немолочну їжу, включаючи глютен. Не маючи відповідних патологічних попередників, він підтримував нормальний розвиток ваги.
Вона звернулася до дитячого гастроентеролога за те, що вона представила два епізоди РП щодо дефекації, що вимагало активного зменшення з боку матері.
У пацієнта в анамнезі не було респіраторних патологій, таких як рецидивуючий бронхіт, пневмонія або синусит, що свідчить про муковісцидоз, а також у нього не було втрати ваги або погіршення кривої висоти. Звичка пацієнта до стільця не привертала уваги батьків, але під час допиту вони домовились, що протягом 12 місяців він випорожнювався від 3 до 4 разів на день, чергуючи пастозний та нормальний стілець, пов’язаний з дискретним метеоризмом, відсутність помітного запаху або жирний вигляд, відсутність крові або слизу. Відсутність болю в животі, втрата апетиту, блювота та інші шлунково-кишкові роздратування. Батьки повідомили про тимчасовий взаємозв'язок між початком стану та збільшенням споживання солодощів, але симптоми лише частково покращились із призупиненням цих захворювань.
На момент консультації пацієнт пройшов оцінку харчових норм нормальної ваги та зросту згідно з посиланням ВООЗ 18 (вага 16 кг; зріст 1 мт). Фізичне обстеження виявило легкий атопічний дерматит та помірний метеоризм, інших результатів не виявлено. Анальний огляд та попереково-крижовий відділ були нормальними.
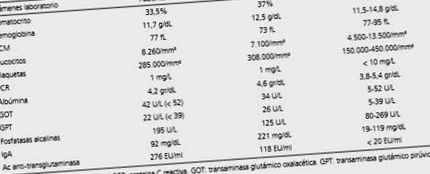
З огляду на часту пастоподібну узгодженість позицій та тривалий розвиток протягом 12 місяців, дослідження було зосереджено на хронічній діареї. Було вирішено виключити целіакію як першу діагностичну можливість, перш ніж продовжувати інші дослідження. Титри антитіл до трансглютаміназних антитіл (anti-tTG Ab) були дуже високими - 276 ЄС/мл (нормальне значення 30 лімфоцитів/100 ентероцитів), що призвело до ентеропатії типу 3b класифікації Марша-Обергубера для целіакії 19, (рис. 1).
З підтвердженим діагнозом целіакії був показаний режим безглютенового та безлактозного протягом першого місяця, враховуючи, що, враховуючи пошкодження слизової оболонки дванадцятипалої кишки, було дуже ймовірно, що спостерігається пов’язана з цим транзиторна мальабсорбція лактози, яка піддається відновленню нормалізація. слизової оболонки кишечника. У цьому епізоді інші відомі причини РП не досліджувались, маючи на увазі, що у пацієнта не було респіраторних симптомів, що свідчать про муковісцидоз, початок діареї був у 2 роки 7 місяців і не з новонародженого, без попередніх запорів, а також відсутність аномального попереково-крижового дослідження, яке могло б припустити порушення іннервації.
Таблиця 1 Лабораторні дослідження представлених клінічних випадків до початку лікування
Рисунок 1 Критерії Марша Обер-Губера. Класифікація за ступенем пошкодження слизової оболонки кишечника. Ls IE: інтраепітеліальні лімфоцити; CD: целіакія.
Пацієнт показав чудову реакцію на дієту, з швидкою нормалізацією стільця та ремісією метеоризму, для чого батьки знову ввели лактозу в свій раціон через 30 днів. Після 5 років спостереження він більше не представляв RP; його розвиток ваги залишався нормальним, і анти-tTG Ab були негативними в щорічному контролі.
Випадок 2
У віці 20 місяців він двічі представив RP, який спонтанно зменшився, що спонукало його проконсультуватися. Під час співбесіди мати представила анамнез кашкоподібного стільця з моменту введення немолочної дієти, яка не враховувалась. Він не представляв обструктивний бронхіт, пневмонію або отит, які могли б припустити муковісцидоз як можливу причину РП. Під час фізичного огляду вона була евтрофічною, з помірним здуттям живота, без інших відповідних висновків. Анальний огляд та попереково-крижова область були нормальними.
Їх дослідження було зосереджене на хронічній діареї з високим титром анти-tTG Ab (табл. 1), що призвело до ендоскопії верхніх відділів шлунково-кишкового тракту, яка, як повідомляється, була нормальною. Біопсії дванадцятипалої кишки показали помітну атрофію ворсинок та збільшення внутрішньоепітеліальних лімфоцитів, сумісних з ентеропатією типу 3c за класифікацією Марша-Обергубера 19 (Рисунок 1).
З діагностикою целіакії було розпочато режим без глютену, який розвивався з чудовою клінічною реакцією. Випорожнення нормалізувались і метеоризм зник. Протягом кількох місяців після встановлення діагнозу він повторно не представив RP, його крива висоти змінилася з -1 SD до норми, а вага збільшилася до + 1 SD, тому подальших досліджень не проводили. Протягом п’яти років спостереження, коли він дотримувався суворої дієти, що не містить глютену, він більше не представляв РП.
Представлено двох пацієнтів з незвичним проявом целіакії. В обох випадках звичайні причини, описані як такі, що викликають РП, були виключені клінічним анамнезом та фізичним обстеженням; інфекційна діарея, запор, респіраторна патологія, гіпотрофія, нейрогенний кишечник і гіпермобільність 8. Хоча зв'язок між муковісцидозом та РП широко описаний, 10, 11, жодне діагностичне дослідження муковісцидозу не проводилось за допомогою тесту на піт, оскільки не було жодних харчових компромісів або респіраторних симптомів для підтвердження цього діагнозу.
У обох пацієнтів була спільна наявність повторних РП, що стало приводом для консультації, і у яких хронічна діарея залишилася непоміченою. В обох випадках целіакію діагностували шляхом ендоскопічної біопсії дванадцятипалої кишки, після чого розпочали безглютенову дієту. RP не повторювався після початку дієти, що було єдиним терапевтичним втручанням, проведеним у обох пацієнтів. Це спостереження може припустити можливу причинно-наслідковий зв’язок між целіакією та РП.
Є лише дві публікації, що посилаються на цю асоціацію, перша в 1978 р. 16, де описується випадок 73-річної жінки з хронічною діареєю, з порушенням харчування та з РП. Це вивчалося кілька разів, але біопсія дванадцятипалої кишки не проводилась, але розпочато безглютенову дієту, діарея різко покращилася, і RP не повторювався. Автори роблять висновок, що причина РП була зумовлена механічними причинами в контексті недолікованої целіакії. Оскільки біопсія дванадцятипалої кишки не проводилася, ми можемо лише припустити, що він страждав на целіакію, і нецеліакійна непереносимість глютену не може бути виключена як інша можлива причина.
Друга публікація - від 2016 р. 17, де описується випадок дитини, симптомом консультації якої був РП, пов’язаний із наявністю пастоподібного та жирного стільця, і у якої целіакія була підтверджена в ході дослідження. Після початку безглютенової дієти стілець нормалізувався і RP не повторювався.
Щодо можливих факторів, які можуть пояснити РП у хворих на целіакію, можна стверджувати, що патофізіологія подібна до тієї, що виникає при муковісцидозі. Через порушення всмоктування відбудеться збільшення вмісту кишечника, а метеоризм через надмірне газоутворення. Щоб залишатися евтрофічним, пацієнт повинен з’їдати велику кількість їжі, можливо, більшу, ніж його вікові вимоги. Надмірний об’єм кишечника та збільшення газоутворення сприяли б підвищенню внутрішньочеревного тиску. Додано до наявності хронічної діареї, збільшення напруги та зусиль для дефекації, пояснили б підвищений ризик РП.
У двох представлених випадках підставою для консультації був РП. В обох випадках клінічна історія стосувалась наявності метеоризму та зміненого стільця, що не привертало уваги батьків, і їх не враховували в попередніх медичних оцінках, оскільки обидва пацієнти були евтрофічними та виглядали здоровими. Саме на основі цієї хронічної діареї підозрювали целіакію. В обох пацієнтів підвищений титр анти-tTG Ab вище 100 ЄС/мл. В обох випадках дуоденальна біопсія показала ступінь атрофії та наявність інтраепітеліальних лімфоцитів, сумісних з класифікацією Марша-Обергубера 3c. Виходячи з цих елементів, целіакія адекватно спостерігалася в обох, без сумнівів у діагнозі.
Можна зробити висновок, що оскільки целіакія є частою патологією, присутньою у 1% загальної популяції, 20 РП рідко є основним симптомом цієї патології, але при зворотному аналізі при наявності РП в А дитина дошкільного віку без видимої причини для її пояснення, наприклад, хронічного запору, муковісцидозу, гострої інфекційної діареї, тазового дна або нейрогенної патології; під час вивчення можливих причин РП слід розглянути питання про целіакію.
Асоціація RP та задокументованої целіакії, описана у обох пацієнтів у цій статті, закликає нас безпосередньо шукати целіакію у педіатричних пацієнтів, причиною яких є консультація RP.
Захист людей і тварин: Автори заявляють, що застосовані процедури відповідали етичним стандартам відповідального комітету з експериментів на людях, а також Всесвітній медичній асоціації та Гельсінській декларації.
Конфіденційність даних: Автори заявляють, що дотримувались протоколів свого робочого центру щодо публікації даних про пацієнтів.
Право на приватність та інформовану згоду: Автори отримали інформовану згоду пацієнтів та/або суб'єктів, зазначених у статті. Цей документ знаходиться у власності відповідного автора.
Конфлікт інтересів
Автори не заявляють конфлікту інтересів.
1. Сіафакас С, Воттлер Т.П., Андерсен Дж. Випадання прямої кишки в педіатрії. Clin Pediatr 1999; 38: 63-72. [Посилання]
2. Корман М.Л. Випадання прямої кишки у дітей. Dis Colon Rectum 1985; 28 (7): 535-9. [Посилання]
3. Quest N, Rasmussen L, Klassaborg KE, et al. Випадання прямої кишки у грудному віці: консервативне проти оперативного лікування. J Pediatr Surg 1986; 21: 8878. [Посилання]
4. Кляйн М.Д., Томас Р.П. Хірургічні умови заднього проходу, прямої кишки, товстої кишки. У: Kliegman RM, Behrman RE, Jenson HB та ін., Редактори. Нельсон підручник з педіатрії. 18-е вид. Філадельфія (Пенсільванія): Сондерс Ельзев'є; 2007.с.1635-41. [Посилання]
5. Rintala RJ, Pakarinen M. Інші розлади заднього проходу та прямої кишки, Аноректальна функція. У: Grosfeld JL, O'Neill JA, Fonkalsrud EW, Coran AG, редактори. Дитяча хірургія. 6т. Філадельфія: Мосбі; 2006: 1595-6. [Посилання]
6. Laituri CA, Garey CL, Fraser JD, Aguayo P. et al. 15-річний досвід лікування випадання прямої кишки у дітей. J Pediatr Surg 2010; 45 (8): 1607-9. [Посилання]
7. Traisman E, Conlon D, Sherman JO, et al. Випадання прямої кишки у двох новонароджених із хворобою Гіршпрунга. Am J Dis Child 1983; 137 (11): 1126-7. [Посилання]
8. Земпський В.Т., Розенштейн Б. Причина випадіння прямої кишки у дітей. Am J Dis Child. 1988; 142 (3): 338-9. [Посилання]
9. Nathoo KJ, Porteous JE, Wellington M, et al. Прогнози смертності у дітей, госпіталізованих з дизентерією в Хараре, Зімбабве. Centr Afr J Med 1998; 44 (11): 272-6. [Посилання]
10. Стерн RC, Izant RJ Jr, Boat TF, Wood RE, Matthews LW, Doershuk CF. Лікування та прогноз випадання прямої кишки при муковісцидозі. Гастроентерологія. 1982; 82 (4): 707-10 [Посилання]
11. El-Chammas KI, Rumman N, Goh VL, Quintero D, Goday PS. Випадання прямої кишки та муковісцидоз. J Педіатр Gastroenterol Nutr. 2015; 60 (1): 110-2. [Посилання]
12. Chaloner EJ, Duckett J, Lewin J. Педіатричний ректальний пролапс в Руанді. J R Soc Med 1996; 89 (12): 688-9. [Посилання]
13. Чен CW, Jao SW. Зображення в клінічній медицині. Синдром Елерса-Данлоса. N Engl J Med 2007; 357 (11): e12. [Посилання]
14. Cares K, El-Baba M. Випадання прямої кишки у дітей: значення та управління. Curr Gastroenterol Rep.2016; 18 (5): 22. [Посилання]
15. Michail S, Gendy E, Preud'Homme D, Mezoff A. Поліетиленгліколь при запорах у дітей молодше вісімнадцяти місяців. J Pediatr Gastroenterol Nutr 2004; 39: 197. [Посилання]
16. Камерон А.Е., Уайатт А.П. Астма, випадання прямої кишки та мальабсорбція. J R Soc Med. 1978; 71 (7): 529-531 [Посилання]
17. Доглядає К.І., Поулік Дж., Ель-Баба М. Целіакія у дитини з рецидивуючим випаданням прямої кишки. J Pediatr Gastroenterol Nutr 2016; 62 (3): e26-8. [Посилання]
18. Дослідницька група з питань багатоцентрового зростання ВООЗ. ВООЗ Стандарти зростання дитини на основі довжини/зросту, ваги та віку. Acta Paediatr Suppl. 2006; 450: 76-85. [Посилання]
19. Oberhuber G, Granditsch G, Vogelsang H. Гістопатологія целіакії: час для стандартизованої схеми звітів для патологів. Eur J Gastroenterol hepatol 1999; 11 (10): 1185-94. [Посилання]
20. Dydensborg S, Toftedal P, Biaggi M, et al. Збільшення поширеності целіакії у Данії: дослідження взаємозв'язку, що поєднує національні реєстри. Acta paediatrica 2012; 101 (2): 179-84 [Посилання]
1 Листування: Герман Ерразуріз [email protected]
Отримано: 20 березня 2017 р .; Затверджено: 22 серпня 2017 року
Листування: Герман Ерразуріз [email protected].
Це стаття, опублікована у відкритому доступі під ліцензією Creative Commons
Мер Едуардо Кастільо Веласко 1838
Сунюа, Сантьяго
Графа 593-11
Тел .: (56-2) 2237 1598 -2237 9757
Факс: (56-2) 2238 0046
- Ожиріння та гірсутизм як сприятливі фактори для сакрококцигольної пілонідальної хвороби
- Випадання прямої кишки та геморой
- Випадання матки, піхви та прямої кишки - діагностика та лікування
- Остеомієліт нижньої щелепи як ускладнення хвороби Альберса-Шемберга
- Mycoplasma genitalium, маловідоме статеве захворювання, яке може стати новим