Перегляньте статті та зміст, опубліковані в цьому носії, а також електронні зведення наукових журналів на момент публікації
Будьте в курсі завжди, завдяки попередженням та новинам
Доступ до ексклюзивних рекламних акцій на підписки, запуски та акредитовані курси
Слідкуй за нами на:
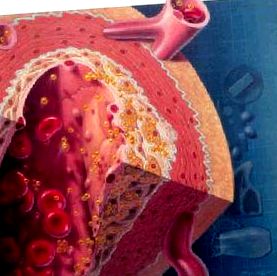
Гіперліпідемія або дисліпідемія - це підвищення концентрації холестерину та/або тригліцеридів (ТГ) вище ідеальних значень, сумісних з мінімальним ризиком ішемічної хвороби серця. Оскільки зниження рівня холестерину ліпопротеїдів високої щільності (ЛПВЩ) також збільшує коронарний ризик, це також включається в поняття дисліпідемії 1 .
Терапевтична класифікація дисліпідемії
Терапевтична класифікація дисліпідемії базується на кількісних змінах значень ТГ і ТК, але якісним змінам надається більше значення. У таблиці 1 наведено терапевтичну класифікацію дисліпідемії.
Ефект клітковини обумовлений тим, що він здатний поглинати жовчні кислоти і тим самим сприяти елімінації калу та стимулювати катаболізм холестерину.
Епідеміологічні основи для профілактики гіперхолестеринемії
Інтервенційні дослідження показали, що зниження рівня холестерину в плазмі зменшує смертність та захворюваність від ішемічної хвороби серця 1 .
Багато експертів рекомендують обмежити споживання холестерину та насичених жирних кислот для контролю гіперхолестеринемії та запобігання високим показникам ССЗ 1,2,3 .
Переваги, які досягаються контролем за змінами ліпідів у профілактиці ССЗ, були продемонстровані як окремо, так і в громаді 4-7 .
Дослідження, що пов'язує рівень коронарної смертності та тенденції споживання їжі в Сполучених Штатах з 1909 по 1980 рік, дало чіткі докази того, що зміни у зниженні насичених жирних кислот (SFA) та холестерину в раціоні передували зменшенню коронарної смертності 9 .
Інші дослідження показують, що споживання холестерину в дозі 200 мг/1000 ккал пов’язане з підвищеним ризиком ССЗ на 30% 15 .
Вплив дієти на ліпідний профіль
Роль дієти у зміні концентрації холестерину в сироватці крові є фундаментальною. Ми знаємо, що дієтичні звички є ключовим елементом у розвитку атеросклеротичної хвороби, і не лише через їхній вплив на ліпідний профіль та склад ліпопротеїдів, але й тому, що різні компоненти раціону діють на інші фактори, що впливають на формування наліт атероми: окислення ліпідів, артеріальний тиск і тромбогенез 1 .
Жирні кислоти - дієтичні компоненти, які найбільш послідовно визначають концентрацію ліпідів у плазмі 1 .
Фахівці рекомендують обмежити прийом АГС та холестерину для профілактики гіперхолестеринемії та серцево-судинних захворювань (ССЗ). Ці рекомендації базуються на таких доказах:
Концентрація холестерину ліпопротеїдів низької щільності (ЛПНЩ) є основним фактором ризику, що впливає на атерогенез та ризик серцево-судинних захворювань. Зниження рівня ЛПНЩ у людей з гіперхолестеринемією уповільнює прогресування атеросклерозу
Різниця середніх показників серед населення є основним фактором, що визначає різницю в показниках ССЗ.
Харчовий холестерин та певні SFA (міристиновий, пальмітиновий та лауриновий) є явно гіперхолестеромінантними. Дієта, багата цими сполуками, збільшує ЛПНЩ і ТК: їх виведення знижує ЛПНЩ і ТК.
Розбіжності в середньому споживанні SFA та холестерину є основним фактором, що визначає середній рівень TC і LDL 8 .
Доведено, що дієта, що знижує рівень холестерину, може знизити рівень ТК приблизно на 15% (змінний відсоток залежно від типу гіперхолестеринемії) 13 .
У довгостроковому лонгітюдному дослідженні, такому як те, яке було проведено в Міннесоті Берком та співавт., 12 двом третинам досліджуваної популяції вдалося контролювати, лише за допомогою дієти та фізичних вправ, свої значення ТС.
Схема харчування в Іспанії свідчить про зменшення споживання калорій, що є позитивним, але це зменшення не супроводжується подібним зменшенням споживання жиру: відсоток енергії, що забезпечується жиром, вищий і з 31% у 1964 році зріс до 44% у 1993 р. 13 .
Походження холестерину
Холестерин є важливим компонентом усіх тканин, оскільки він є частиною структури клітинних мембран і є безпосереднім попередником ряду важливих речовин, таких як вітаміни, стероїдні гормони та жовчні кислоти. Холестерин в організмі походить від кишкового всмоктування в їжі (екзогенний холестерин) або від його ендогенного синтезу (ендогенний холестерин) з ацетил-КоА. Цей синтез відбувається майже у всіх тканинах, особливо в печінці, надниркових залозах, шкірі, кишечнику та аорті. Цього холестерину більше, ніж з дієти 14 .
Підвищення рівня холестерину в сироватці крові не викликає жодних симптомів, воно оцінюється лише як фактор ризику серцево-судинних захворювань. Після першого визначення, при якому загальні показники холестерину підвищені, слід зробити ще одну оцінку, в якій аналізуються значення ЛПВЩ, ЛПНЩ та ТГ.
Серцево-судинні фактори ризику
Пацієнта з гіперхолестеринемією не слід розглядати як носія одного фактора ризику, але слід оцінювати його в цілому, оскільки його профілактика заснована на зменшенні всіх факторів ризику.
Серцево-судинні фактори ризику можна розділити на модифіковані та немодифіковані 13 .
Низькі значення LDL.
Незмінні фактори
Сімейна історія серцевих захворювань.
З дослідження MRFIT 15 вдалося продемонструвати, що відносний ризик змінюється залежно від рівня холестерину в сироватці крові. Ті, у кого рівень холестерину в сироватці крові перевищує 263 мг/дл, мають в чотири рази більший ризик смерті від ССЗ у порівнянні з тими, у кого рівні рівні або менше 182 мг/дл.
За даними Іспанського товариства атеросклерозу, максимальними значеннями є такі: КТ (менше 200 мг/дл), ЛПНЩ (менше 150 мг/дл) і ЛПВЩ (більше 35 мг/дл).
Якщо значення відрізняються від показань Іспанського товариства атеросклерозу, починають дієтичне лікування і аналіз повторюють через 3 місяці. Пацієнт, який нормалізував рівень холестерину за допомогою дієти, не потребуватиме повторного візиту та аналізу до 6 місяців, тоді як людям, які потребують медикаментозного лікування, знадобиться новий візит та аналітичне дослідження через 3 місяці після встановлення лікування, поки не досягнуть стабільних рівнів 13 .
Вважається, що здорове населення повинно приймати рішення кожні 5 років (Таблиця 2).
Дієта повинна бути особистою, приємною, різноманітною та адаптованою до кулінарних традицій конкретної людини.
Дієтичні фактори, що впливають на ліпідний обмін
Кожен із компонентів дієти може по-різному впливати на ліпідний профіль. Нижче ми розглянемо найвидатніші.
У кишечнику всередину холестерин змішується з холестерином жовчі. Поглинається лише обмежена частка, близько 40% (вона може становити від 20 до 80%). Варіабельність травлення та кишкового всмоктування харчового холестерину залежить від багатьох факторів, включаючи наступне:
Солюбілізуюча здатність переважних видів жовчних кислот у жовчі.
Швидкість кишкового транзиту.
Наявність в просвіті кишечника інших компонентів раціону, таких як тригліцериди (вони сприяють засвоєнню холестерину).
Рослинна клітковина або морепродукти (рослинні та морські стерини конкурують з холестерином за всмоктування в кишечнику).
Індивідуальна неоднорідність (частково визначається генетично) у здатності слизової оболонки кишечника поглинати холестерин.
Кишкова абсорбція холестерину обмежена, а абсорбований холестерин транспортується до печінки (ступінь всмоктування залежить від кількості введеного холестерину та ендогенно синтезованого).
Дієтичний жир майже виключно складається з ТГ, що становить 35-40% від загальної норми споживання калорій у розвинених країнах.
Кишкове всмоктування ТГ майже повне, тобто 20 г всмоктується так само, як 100 г ТГ, що потрапляють за один раз 14 .
Численні дослідження показали, що заміна насичених жирів у раціоні ненасиченими жирами благотворно впливає на ліпідний профіль плазми 16,17 .
Тому при дієтичному лікуванні дисліпідемії набагато більше уваги приділяється типу введеного ТГ, ніж вмісту його холестерину.
Вуглеводи
Збільшення калорій у раціоні, головним фактором, що визначає ожиріння, майже завжди передбачає збільшення загального вмісту жиру та рафінованого цукру одночасно, і його вплив є несприятливим, особливо складові ліпідного профілю 18 .
З іншого боку, коли загальний жир частково замінюється складними вуглеводами, вплив на ліпідний обмін є сприятливим із зменшенням ТК, ЛПНЩ і ТГ 19 .
Потрібно використовувати весь навчальний підкріплюючий матеріал, доступний фармацевту,
за умови, що це зрозуміло пацієнту
Різні дослідження дієтичного втручання показали, що загалом лише продукти, що містять велику кількість розчинної клітковини (ясна та пектини, що містяться в основному в бобових, фруктах та овочах), мають знижуючий холестерин ефект і що рослинні продукти, багаті клітковиною, не мають таких нерозчинних, як висівки 20 .
Ефект клітковини обумовлений тим, що він здатний поглинати жовчні кислоти і, таким чином, сприяти елімінації калу та стимулювати катаболізм холестерину, чистий ефект зниження рівня загального та холестерину ЛПНЩ. З іншого боку, збільшення споживання клітковини прискорює кишковий транзит і зменшує всмоктування холестерину 20 .
Нарешті, харчові волокна містять рослинні стероїди, які конкурують з холестерином за кишкове всмоктування 14 .
Помірне вживання алкоголю (два напої на день) сприятливо впливає на ліпідний профіль, оскільки визначає підвищення рівня ЛПВЩ приблизно на 25% (порівняно з алкогольним утриманням). Але алкоголь слід забороняти пацієнтам з гіпертригліцеридемією.
Доцільна дієта на випадок
гіперхолестеринемія
Слід встановити концепцію єдиної дієти, яка рекомендована для пацієнтів з дисліпідемією, але яка також рекомендована для загальної популяції.
Загальні принципи цієї унікальної дієти такі:
Зменште загальне споживання жиру до менш ніж 30% від загальної калорійності. Приймається до 35%, якщо жирні кислоти переважно мононенасичені.
Зменшіть споживання насичених жирних кислот (1 .
Загальні дієтичні рекомендації
Дієтичні рекомендації, які ми розглянемо нижче, - це ті, які фармацевт повинен давати своїм пацієнтам. Перший пункт дає поради щодо зниження рівня ліпідів, даючи загальні вказівки щодо годування, а другий - таблицю харчових порад із зазначенням продуктів, які слід рекомендувати та тих, яких слід не рекомендувати.
Існує лише одна корисна дієта при всіх дисліпідеміях (за винятком синдромів хіломікронемії, які не розглядаються в цій роботі).
В даний час працює з концепцією єдиної дієти, заснованої на зменшенні споживання загального жиру, насичених жирів, холестерину та цукру-рафінаду, а також паралельному збільшенні споживання складних вуглеводів та ненасичених жирів 14. Унікальна дієта базується на наступних принципах *:
Стимулюйте дієту на основі складних круп, фруктів, овочів, бобових та риби.
Обмежте споживання червоного м’яса, яєць та жирних сирів.
Виключіть випічку, нарізку, шоколад, супи та солодкі напої.
Замініть цільне молоко та похідні знежиреним
В якості кулінарного жиру використовуйте рослинне масло (бажано оливкове).
Їх можна смажити і тушкувати на рослинній олії (за винятком випадків надмірної ваги або гіпертригліцеридемії).
Допускається помірне вживання алкогольних напоїв (за винятком випадків надмірної ваги або гіпертригліцеридемії).
Збільште споживання клітковини.
Щоденні фізичні навантаження.
Дієта повинна бути особистою, приємною, різноманітною та адаптованою до кулінарних традицій конкретної людини. Бажано інтегрувати кілька фундаментальних змін, ніж досягти великих змін, які не будуть прийнятними надовго.
Таблиця 4 пропонує деякі дієтичні поради, пов’язані з дисліпідемією.
Роль фармацевта
Гіперхолестеринемія не викликає жодних симптомів, тому важко усвідомити пацієнта про важливість контролю.
Змінити дієтичні звички складно і вимагає співпраці фармацевта. Лікування цієї патології необхідно дотримуватися все життя; тому необхідно залучити пацієнта. Наша близька позиція до пацієнта та їхня довіра дозволять нам стежити за зміною їх дієтичних звичок. Успіх лікування залежить від дотримання пацієнтом дієти та фармакологічного лікування, якщо воно було призначене. У будь-якому випадку втручання фармацевта може сприяти успіху або невдачі лікування.
Багато разів офісний фармацевт може робити втручання у формі дієтичних рекомендацій. Ці втручання можна класифікувати залежно від попиту як прямі та непрямі. Прямі, якщо вони відповідають на конкретний попит на дієтичні поради, та непрямі, якщо вони є наслідком видачі препарату, що знижує рівень холестерину, або прохання про аналітичний тест. В обох випадках дія може супроводжуватися рекомендаціями щодо дієти.
Для втручання необхідно глибоко знати інформацію, яку лікар надав пацієнтові про його хворобу: що він знає про свою хворобу? Яку дієту рекомендував? Коли йому потрібно пройти ще один аналіз? Порадив здійснювати? тощо. Коли вся інформація доступна, її можна заповнити та/або підтримати таким чином, що рада сприятиме дотриманню та успіху лікування.
Необхідно використовувати весь підкріплюючий навчальний матеріал, доступний фармацевту, за умови, що він зрозумілий для пацієнта.
Спостереження за цими пацієнтами є довготривалим і вимагає зусиль з нашого боку, але це додає додаткової вартості діяльності фармацевта (слід пам’ятати, що серцево-судинні захворювання є основною причиною смертності в нашій країні і залежать від значної частини спосіб життя).
Сьогодні нова політика охорони здоров’я розвинених країн орієнтована на зміцнення здоров’я та профілактику захворювань. В промислово розвинених країнах медична освіта стала центральною для всіх стратегій охорони здоров’я, оскільки профілактика багатьох інфекційних та хронічних захворювань значною мірою залежить від ефективності цієї освітньої діяльності. За даними ВООЗ, "фармацевт повинен сприяти пропаганді здорового способу життя серед широкого загалу, включаючи профілактику захворювань та виявлення випадків" 21 .
У цій новій концепції здоров’я (запобігати, а не лікувати) фармацевт повинен проявляти ініціативу, оскільки саме медичний працівник має найбільший контакт із населенням 22. *
- Купуйте Дієту для дієти для діабету; ticos 3 Bricks Шоколадний коктейль
- Десять здорових порад хворим на ревму; тики під час ув'язнення
- Дієти Ігноруйте найгіршу пораду, яку вони дають вам, коли ви сідаєте на дієту
- Як харчуватися здорово та збалансовано за 12 простих порад
- Вегетаріанська дієта - дієта при гастриті - корисні поради