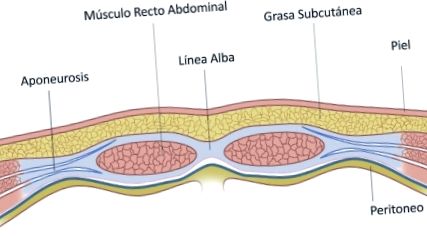
Прямі м’язи живота - це м’язи, що відповідають за підтримання вертикального положення тіла та полегшення згинання тулуба. Крім того, ці м’язи виконують важливу функцію під час дихання, сприяючи видиху та обмежуючи вдих.
М’язові волокна прямого м’яза живота пов’язані між собою посередині тіла волокнистою колагеновою тканиною, що називається «linea alba». Пошкодження цієї сполучної тканини спричиняє надмірне відділення черевних м’язів, викликаючи діастаз прямої кишки.
Основною причиною діастазу живота є вагітність; хоча це також можна побачити, пов’язане з людьми з різкою зміною ваги, запорами та хронічним кашлем. Зазвичай проявляється у вигляді шишки на середній лінії живота над пупком.
Діастаз прямої кишки може бути пов'язаний з появою інших патологій, таких як: хронічний біль у спині (80%), пупкова грижа або інші грижі середньої лінії (30%), нетримання сечі, диспареунія (біль при статевому акті) або розлади травлення (важке травлення), хронічний запор).
Як дізнатися, чи є у нас прямий м’яз живота, діастаз?
Самообстеження - це простий спосіб з’ясувати, чи справді у нас діастаз живота чи ні.
Спосіб проведення самообстеження такий: Ляжте на спину, зігнувши ноги, а живіт розслаблений. Покладіть одну руку в центр живота, пальці спрямовані до ніг. Покладіть другу руку за шию і спробуйте класичний хруст. Ви зможете помітити відрив між однією стороною живота та іншою, пов’язаною з опуклістю по середній лінії (зазвичай над пупком).
Як лікувати діастаз живота?
Початковим лікуванням завжди повинна бути реабілітація м’язів за допомогою фізичної терапії та гіпопресивів. Пацієнти з діастазом більше 3 см після одного року пологів/кесаревого розтину, незважаючи на правильне виконання фізіотерапії, схильні до хірургічної корекції.
Що таке хірургічне лікування діастазу прямої кишки?
Хірургічне лікування - це накладання м’язів швом для наближення їх до середньої лінії; Класично проводиться втягування живота, яке складається з резекції надлишкової ділянки шкіри та м’язів. Однак сьогодні існує нова техніка, яка полягає у зрощуванні м’язів без необхідності висушувати шкіру та майже без рубців. Ендоскопічна попередня апоневротична репарація (РЕПА) - це техніка, яка складається з плікації м’язів через 3 розрізи
Світова організація охорони здоров’я визначає ожиріння як надмірне накопичення енергії у вигляді жиру, що спричиняє несприятливий вплив на здоров’я та тривалість життя. Оцінка надмірної ваги проводиться шляхом обчислення індексу маси тіла (ІМТ), інструменту, який співвідносить вагу з ростом.
Хворобливе ожиріння Це синдром, що характеризується збільшенням маси тіла до такої міри, що становить ризик для здоров’я. Це проблема складного та багатофакторного етіопатогенезу, включаючи генетичний компонент, метаболічний, психологічний та соціальний аспекти.
Діагноз захворюваності на ожиріння ставиться за допомогою ІМТ> 40 або ІМТ> 35, пов’язаного з наявністю одного або декількох із цих захворювань:
-Високий рівень холестерину (гіперхолестеринемія).
-Серцеві та ішемічні захворювання.
-Обструктивне апное сну.
-Клас печінки (стеатоз печінки).
Хворобливе ожиріння пов’язане зі зменшенням тривалості життя, спричиняє інвалідність, інвалідність та проблеми соціальної ізоляції. Завдяки своїм наслідкам на колективному рівні це проблема охорони здоров’я у багатьох країнах. В Іспанії це хвороба із зростаючою поширеністю; За даними Іспанського товариства кардіологів (SEC), за останнє десятиліття захворюваність ожирінням зросла на 200%.
Найпоширеніші причини
Хворобливе ожиріння - це захворювання з генетичним компонентом, між 25-50% пацієнтів, які мають білки, що виробляються в жирових клітинах, які контролюють насичення. Це не хвороба небажання.
В рамках різноманітної етіології ожиріння, за його найсерйозніший варіант, вважається, що однією з найпоширеніших причин, що призводять людину до цього стану, є надмірне та надмірне споживання калорій, як правило, у продуктах з високою калорійністю, таких як так званий "фаст-фуд".
Малорухливий спосіб життя або відсутність фізичної активності також є одним із важливих факторів досягнення захворюваності на ожиріння. Гормональні розлади, особливо ті, що пов’язані зі щитовидною залозою, також можуть спричинити цей стан.
Лікування
Лікування цих пацієнтів, як правило, багатопрофільне, поєднує низькокалорійні дієти, спеціальну програму фізичних вправ та сеанси психотерапії; Однак для багатьох з цих пацієнтів таке лікування є дуже складним, тому завжди потрібна вся підтримка сім'ї.
Якщо лікування є неефективним для зниження ваги, застосовується баріатрична хірургія, яка має різні хірургічні методи зменшення розміру шлунка (обмежувальні методи), зменшення всмоктування їжі (погані методи). Абсорбційні) та методи, що поєднують обмеження та мальабсорбція.
Доктор Педро Мачадо Ліендо
ПРИЙМІТЬ НА ПРИЗНАЧЕННЯ 915-129026
Рак товстої кишки (товстої і прямої кишки) є однією з найпоширеніших злоякісних пухлин у всьому світі. Це друге місце за захворюваністю після легенів у чоловіків та грудей у жінок. В Іспанії діагностується приблизно 32 000 нових випадків на рік (Джерело: Іспанське товариство медичної онкології).
Найпоширенішим походженням раку прямої кишки є поліп, який проростає на слизовій оболонці товстої кишки або прямої кишки, який, якщо його вчасно не виявити і не видалити, може стати злоякісною пухлиною. Захворювання, яке лікується на ранніх стадіях, має виліковувальний рівень близько 90%.
ПРОФІЛАКТИЧНА ПРОГРАМА
Поточна рекомендація Світової організації охорони здоров’я полягає у проведенні першої колоноскопії у віці 50 років для всіх, хто не має прямої сімейної історії раку прямої кишки. Тим людям, які мають прямий анамнез (бабусі, дідусі, батьки чи брати та сестри), рекомендується робити це у віці 40 років або раніше, якщо вони мають якісь симптоми.
ПРИЧИНИ РОКУ/РЕКУМАТУ, ЩО ПОХОДЖУЮТЬ
Основними причинами, які сприяють стражданню від цієї хвороби, є:
-Вік: Найчастіше випадки виявляються у людей у віці від 65 до 75 років.
-Дієта: Численні медичні дослідження пов'язують дієти з високим вмістом жиру та з низьким вмістом клітковини із схильністю до розвитку колоректального раку.
-Спадщина: У цьому захворюванні є важлива генетична роль. Ті, хто має прямий сімейний анамнез колоректального раку, в 25 разів частіше страждають цією хворобою порівняно з тими, хто цієї історії не мав (Джерело: Іспанська асоціація проти раку).
-Медична історія: Частота колоректального раку вища у людей, які мають або мали поліпи в товстій кишці, виразковий коліт, рак молочної залози, матки або яєчників.
-Спосіб життя: Сидяче життя, ожиріння та куріння.
ЯКІ СИМПТОМИ?
Симптоми раку товстої кишки і прямої кишки різняться залежно від того, де він знаходиться. Багато людей не виявляють жодних симптомів під час діагностики, і тому програми раннього виявлення захворювання дуже важливі.
Найпоширенішими симптомами є наявність крові у калі, біль у животі, зміна звичок кишечника (запор або діарея), вужчий стілець (через наявність пухлини), відчуття неповного спорожнення кишечника (потяг прямої кишки) та втома або втрата ваги без видимих причин.
Іноді симптоми проявляються із зображенням кишкової непрохідності (неможливість випорожнення стільця), що клінічно свідчить про збільшення обхвату живота, пов’язаного з блювотою. Іншою формою виступу є перфорація пухлини із симптомами перитоніту через викид вмісту фекалоїдів у черевну порожнину, що спричинює загальне нездужання, інтенсивний біль у животі та лихоманку.
ЛІКУВАННЯ
Лікування раку прямої кишки є багатопрофільним. Травний, онкологи, хірурги, онко-радіотерапевти, серед інших, оцінюють кожного пацієнта окремо, щоб визначити найбільш зручний терапевтичний підхід. У більшості випадків необхідно втручатися хірургічно, щоб видалити область, де розташована пухлина.
- Пиво KARLSQUELL 1516 пиво 100% солод (Aldi) приватний бренд
- Користь рослини розторопші, яку ми спостерігаємо в полі - Блог Naturlíder Блог Naturlíder
- 10 продуктів проти старіння та краси від доктора Перріконе
- 6 помилкових уявлень про дієту Палео «Щасливе здоров’я» - блог LuckyVitamin
- До вагітності Блог MenuDiet ®