Ахалазія та розширення за допомогою пневматичного балона. Досвід педіатричного пацієнта.
Доктори Якобаччі Хуан *, Лопес Кароліна *, Наварро Діанора *, Нусетте Ана *, Коліна Ніна *, Мартінес Марбелія *, Деброт Лора **.
* Педіатричний відділ гастроентерології та харчування. Загальна лікарня д-р Мігель Перес Карреньо. IVSS, Каракас, Венесуела. [email protected].
** Травна моторика. Клінічний інститут Флориди, Каракас, Венесуела.
Ключові слова: Ахалазія, пневматична дилатація, руховий розлад стравоходу
Ключові слова: Ахалазія, балонна дилатація, розлад рухливості стравоходу.
Отримано Вересень 2008. переглянуто Листопад 2008. Прийнято Лютого 2009 р.
ВСТУП
Термін ахалазія означає "нездатність розслабитися". Це первинне рухове розлад стравоходу, що характеризується втратою перистальтики та нездатністю розслабити нижній сфінктер стравоходу (LES) у відповідь на ковтання (1,2). Частота захворюваності становить приблизно 1: 100 000, що однаково впливає на жінок та чоловіків, як правило, між третім і п'ятим десятиліттями життя. Менше 5% пацієнтів мають симптоми до підліткового віку (2). Ця сутність рідко зустрічається у дітей. Захворюваність оцінюється в 0,1-0,3 на 100000 дітей на рік (3) .
Хоча точна причина цього розладу невідома, спостерігається втрата гангліозних клітин у міентеріальному сплетенні дистального відділу стравоходу. На рівні LES відбувається втрата гальмівних нейронів, що продукують оксид азоту та вазоактивний кишковий пептид, що призводить до невдалого розслаблення LES у відповідь на ковтання. Інфікування вірусами або іншими агентами також було причетним (2, 3) .
Клініка характеризується регургітацією, блювотою, дисфагією спочатку до твердих речовин і, нарешті, до рідин, втратою ваги, болем у грудній клітці, печією та нічним кашлем (1, 2, 3). Більше третини дітей з ахалазією мають нічний кашель та легеневі ускладнення, вторинні після аспірації, це частіше, ніж у дорослих (3) .
На езофагограмі видно розширений стравохід із зображенням «пташиного дзьоба» на дистальному рівні. Ендоскопія показує точковий серцевий прошарок, який не відкривається мимовільно і забезпечує опір проходженню ендоскопа. Основним методом діагностики є манометрія стравоходу, яка демонструє аперистальтику з підвищеним тиском та/або відсутністю розслаблення LES (2,3,4). Більшість випадків інфантильної ахалазії бувають ідіопатичними (первинна ахалазія) та спорадичними, причому деякі сімейні випадки пов’язані з аутосомно-рецесивним геном (5, 6). Подібним чином описаний синдром, що характеризується ахалазією, нечутливістю до АКТГ та відсутністю слізного секрету. Лікування спрямоване на симптоматичне поліпшення, яке досягається при порушенні циркулярних м’язових волокон нижнього стравохідного сфінктера (7) .
Цього можна досягти за допомогою хірургічної міокардіотомії або балонної дилатації. Терапевтичні результати обох методів подібні, однак балонна дилатація має деякі переваги: уникнути операцій на грудній клітці або черевній порожнині, зменшено час перебування в лікарні та менше випадків подальшого гастроезофагеального рефлюксу (8, 9, 10) .
Медикаментозне лікування антихолінергічними препаратами або антагоністами кальцію не допомогло, і звичайні дилатації дають лише тимчасове покращення з частотою приблизно 6% перфорації стравоходу (11,12). Ін'єкція ботулінічного токсину є ще однією доступною альтернативою, привабливою своєю безпекою та низькою вартістю за лікування, однак реакція короткочасна, для чого лікування необхідно повторити, що призводить до збільшення витрат порівняно з балонною дилатацією (13). Незважаючи на останні досягнення лапароскопічної хірургії, яка дозволяє проводити міотомію з меншою частотою ускладнень та коротшим перебуванням у лікарні (14), пневматична дилатація продовжує залишатися першим терапевтичним варіантом ахалазії у багатьох лікарняних центрах (10, 13, 15, 16 ) .
Метою цього дослідження було повідомити про досвід пневматичної дилатації для лікування ахалазії у дітей у відділенні дитячої гастроентерології та харчування лікарні Мігеля Переса Карреньо (Каракас, Венесуела) у період з січня 2000 року по грудень 2007 року.
ПАЦІЄНТИ ТА МЕТОДИ
Реакція на балонну дилатацію вважалася чудовою, хорошою або поганою, коли оцінка симптомів знижувалася відповідно на 75%, 50% або менше ніж на 50%. Батьки пацієнтів вимагали інформованої згоди на проведення пневматичної дилатації.
ПРОЦЕДУРА ДИЛЯЦІЇ
Під седацією внутрішньовенними мідазоламом та меперидином була проведена відеоендоскопія верхньої частини травної системи (Fujinon Equipment 4400 Series з 8,2-міліметровим гастроскопом EG-450PE) для розміщення пневматичного або балонного розширювача (Boston Ciaching, Microvasive Rigiflex 30 мм). При флюороскопічному зорі розширювач вводиться через направляючу і перевіряється його правильне положення на рівні нижнього сфінктера стравоходу, а повітря швидко надувається, під тиском 9 PSI, підтримуючи тиск балона протягом 1 хвилини. повторити в цілому 3 рази у кожного пацієнта, щоб забезпечити порушення найбільшої кількості м’язових волокон сфінктера. Відразу після процедури була проведена водорозчинна контрастна езофаграма, щоб виключити наявність розриву стравоходу. Пацієнтів госпіталізували до Служби дитячої екстреної допомоги для спостереження протягом 24 годин та переоцінки.
АНАЛІЗ ДАНИХ
Дані обробляли з використанням частот, відсотків та критерію хі-квадрат (X2). Прийнято рівень довіри р
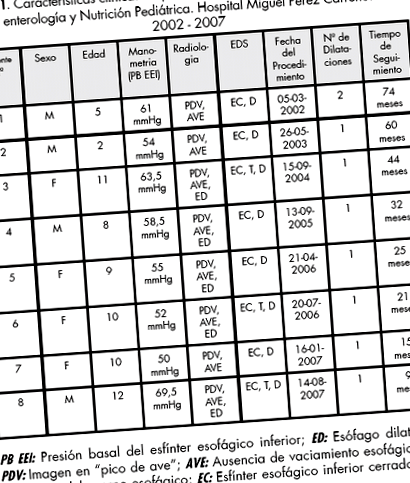
Загалом у досліджуваний період було включено 8 пацієнтів. У таблиці 1 наведено клінічні характеристики досліджуваних пацієнтів. Не було гендерної переваги. Середній вік становив 8,3 року (2-12 років). Жоден з пацієнтів не отримував попереднього медичного або хірургічного лікування. У 100% пацієнтів виявлялася дисфагія та регургітація. 2/8 пацієнтів (25%) також посилалися на ретростернальний біль, і лише 1 пацієнт (12,5%) посилався на печію. 7/8 (87,5%) пацієнтів мали легке або середнє хронічне недоїдання. У 4/8 (50%) дітей діагноз низького зросту був пов'язаний з діагнозом недоїдання, і у всіх випадках це були пацієнти з хронічним недоїданням. Повторна пневмонія мала місце в одному випадку, таблиця 2.
У таблиці 3 наведено результати оцінки тяжкості симптомів дисфагії, регургітації, болю в грудній клітці та печії. Слід зазначити, що симптоми, які проявлялися з більшою частотою, були також тими, що реєстрували найвищий показник тяжкості у пацієнтів. Всі проведені процедури були проведені задовільно, без ускладнень. Жодних уражень стравоходу в езофаграмі не виявлено. У 3/8 (37,5%) дітей спостерігався інтенсивний ретростернальний біль, після завершення процедури було показано внутрішньовенне знеболення (кетопрофен: 1 мг/кг/доза) із сприятливою реакцією.
Рідку дієту розпочали через 4 години після процедури у всіх пацієнтів, лише у однієї дитини спостерігалося блювота на початку годування, тому пероральний призупинення припинили, показали разову дозу протиблювотного засобу (метоклопрамід: 0,25 мг/кг/доза), з перезапуском годування через 12 годин після процедури.
Всі пацієнти були виписані через 24 години після розширення без ускладнень. Середнє спостереження становило 35 місяців (діапазон від 9 до 74 місяців). При дослідженні частоти та інтенсивності найчастіших симптомів була знайдена суттєва різниця у поліпшенні симптомів до та після розширення стравоходу для обох дисфагій (X2 = 49,7776 г. 1; p
У таблиці 4 показано розподіл пацієнтів щодо поліпшення або зникнення дисфагії та регургітації протягом першого місяця спостереження. У таблиці 5 наведені результати через 6 місяців відповідно до використаного балу.
Контроль манометрії стравоходу проводили у всіх випадках, від 2 до 9 місяців після розширення (в середньому 4,5 місяця), із покращенням середнього та залишкового тиску ЛЕС. У 1 пацієнта (12,5%) відповідь на перше розширення була незадовільною, повторивши процедуру через 3 місяці, з поліпшенням симптомів (дисфагія та регургітація), у цього пацієнта контрольну манометрію стравоходу зробили через 9 місяців після першої процедура, що демонструє покращення тиску LES. На сьогоднішній день жоден пацієнт не посилався на симптоми гастроезофагеального рефлюксу.
У нашій казуїстиці не було гендерної різниці у поширеності захворювання, що узгоджується з повідомленням інших авторів (18, 19). З іншого боку, середній вік на момент лікування у вибірці значно нижчий, ніж у більшості досліджень (7,8,9,13,15,16,18,19). .
Жоден з пацієнтів у дослідженні раніше не отримував лікування, що контрастує з тим, про який повідомляють Sabharwall et al. які в своєму огляді 76 пацієнтів виявили, що 30% отримували попереднє лікування з розширенням чи хірургічним втручанням (20) .
З нашого досвіду, переважними клінічними проявами були травний тип, включаючи дисфагію та регургітацію, які мали місце у 100% пацієнтів. Це схоже на те, що спостерігається іншими авторами (17,20). Ми також виявили високу частоту респіраторних проявів, відповідно до того, про який повідомляли попередні педіатричні серії (3,21). У венесуельських педіатричних серіях було виявлено, що поєднання травних, респіраторних проявів та проявів втрати ваги дуже подібне до виявленого в цьому дослідженні .
Що стосується манометрії після процедури, то у всіх випадках спостерігалося її поліпшення, що характеризується зниженням середнього та базального тиску ЛЕС. Це схоже на те, про що повідомляють Torres et al. (22). в попередній національній педіатричній серії. Кім та ін. (17) повідомляють про значне зниження тиску на сфінктер нижнього відділу стравоходу, однак вони зазначають, що це не завжди відповідало очевидним клінічним покращенням, що контрастує з нашим дослідженням, де клінічне поліпшення завжди мало манометричну кореляцію. З іншого боку, Янкович та співавт. (23), повідомляють про значне зниження тиску LES у 64% їх казуїстики після першого розширення, відсоток значно нижчий від встановленого нами.
Наші дані показують хорошу реакцію на пневматичну дилатацію, із задовільною реакцією 87,5% через місяць після процедури, аналогічною до тієї, яку повідомляють Mehta et al. з 81% (24), а також з висновками Рамеша та ін. (25) які досягли 87% симптоматичного покращення через 6 тижнів після дилатації; інші автори згадують негайний показник успіху з першим розширенням, яке коливається від 71% до 78%, і яке збільшується до 89% при другому розширенні (26). Під час 6-місячного спостереження ми також спостерігали добру реакцію, яка однаково відповідає тому, що було виявлено в попередніх міжнародних дослідженнях (24,25). Таким же чином це схоже на нашу казуїстику, про що повідомлялося у венесуельській серії з 11 пацієнтів, які перенесли пневматичну дилатацію, де вони залишалися безсимптомними протягом 11,8 місяців спостереження (23). Нарешті, національна педіатрична серія (22) повідомила про стійке клінічне та манометричне поліпшення та адекватне збільшення ваги відповідно до результатів цього дослідження.
Пневматичне розширення вважається терапією першого ряду при ахалазії, що має хороші короткочасні результати. З іншого боку, до цих пір немає єдиної думки щодо використання седативного засобу та знеболення, діаметру балона, який слід використовувати, а також часу вдування та необхідного тиску (15) .
У попередніх публікаціях були описані деякі прогностичні фактори поганої реакції, такі як вік до 40 років та чоловіча стать (23); однак, за нашим досвідом, на сьогодні всі діти еволюціонували без симптоматичних рецидивів. Частота перфорації стравоходу під час процедури пневматичної дилатації становить близько 6% (11,12); однак такі серії, як Eckardt та ін. повідомляють про значно нижчий відсоток, близько 1,5% (19). У дослідженні не сталося розриву стравоходу.
Подібним чином, повідомлена частота гастроезофагеального рефлюксу після дилатацій становить близько 11% (19), однак жоден з наших пацієнтів не представив цього ускладнення.
На закінчення ми вважаємо, що пневматична дилатація є економічно ефективною терапією, з хорошою реакцією у коротко- та середньостроковій перспективі, з низьким рівнем захворюваності. Це продовжує залишатися першочерговою терапією при лікуванні педіатричних хворих на ахалазію.
БІБЛІОГРАФІЧНА ЛІТЕРАТУРА
1. Vantrappen G, Hellemans J. Лікування ахалазії та супутніх рухових розладів. Гастроентерологія 1980; 79: 144-154. [Посилання]
2. Сауд Б, Шийковський Р. Діагностичний підхід до дисфагії. Clin Fam Pract 2004; 6 (3): 525. [Посилання]
3. Дель Росаріо Ж; Ді Лоренцо С. Ахалазія та інші рухові розлади. У: Віллі Р; Хайямс Х. Дитяча гастроентерологія. 2. Вип.2001. 215-224. [Посилання]
4. Gil C, Cano A, Laitouni J, Parada F, Morán B, González N, Mizrachi M, Mendoza S, Morera C. Манометричні знахідки при ахалазії стравоходу. GEN січень-березень 2003 р .; 57 (1): 26-28. [Посилання]
5. Frieling T, Berges W, Borchard F, Lübke HJ, Enck P, Bienbeck M. Сімейна поява ахалазії та дифузний спазм стравоходу. Кишка 1988; 29: 1595-1602. [Посилання]
6. Вестлі С, Гербст Дж., Голдман С., Візер В. Дитяча ахалазія. J Педіатр 1975; 87: 243-246. [Посилання]
7. Fellows IW, Ogilvie AL, Atkinson M. Пневматична дилатація при ахалазії. Gut 1983; 24: 1020-1023. [Посилання]
8. Bennett JR, Barzaga E, Hendrix TR та ін. Лікування ахалазії пневматичним розширенням кардії. Кишка 1968; 9: 727. [Посилання]
9. Марко Г Патті, П’єро М Фісікелла. Вплив малоінвазивної хірургії на лікування ахалазії стравоходу: десятиліття змін. J Am Coll Surg 2003; 698-703. [Посилання]
10. Кадакія СК, Вонг РКХ. Градуйована пневматична дилатація за допомогою розширювачів ахалазії Rigiflex у пацієнтів з первинною ахалазією стравоходу. Am J Gastroenterol 1993; 88: 34-38. [Посилання]
11. Patti MG, Pellegrini CA, Arcerito M, et al. Порівняння медичної та малоінвазивної хірургічної терапії первинних порушень моторики стравоходу. Arch Surg 1995; 130: 609-615. [Посилання]
12. Йон Дж., Крістенсен Дж. Неконтрольоване порівняння методів лікування ахалазії. Енн Сург 1975; 182: 672- 676. [Посилання]
13. Кац П.О., Гілберт Дж., Кастелл Д.О. Пневматична дилатація є ефективним довготривалим лікуванням ахалазії. Dig Dis Sci 1998; 43: 1973-1977. [Посилання]
14. Nagammapudur S, Balaji, MS. FRCS: Малоінвазивна хірургія при розладах моторики стравоходу. Surg Clin N Am 2002; 82: 763-782. [Посилання]
15. Mikaeli J, Bishehsari F. Пневматична дилатація балонів при ахалазії: перспективне порівняння безпеки та ефективності з різними діаметрами балонів. Aliment Pharmacol з 2004 р .; 20 (4): 431-6. [Посилання]
16. KC Чан, SKH Вонг. Короткотермінові та довгострокові результати ендоскопічної дилатації балонів при ахалазії: 12-річний досвід. Ендоскопія 2004; 36 (8): 690-694. [Посилання]
17. Кім CH, Камерон AJ, Hsu JJ, Talley NJ, Trastek VF, Pairolero PC та ін. Ахалазія: проспективна оцінка взаємозв'язку між тиском нижнього сфінктера стравоходу, транзитом стравоходу та діаметром стравоходу та симптомами у відповідь на пневматичну дилатацію. Mayo Clin Proc 1993; 68: 1067-73. [Посилання]
18. Farrokhi F, Vaezi M. Ідіопатична (первинна) ахалазія. Orphanet Journal of Rare Diseases 2007; 2:38. [Посилання]
19. Еккардт В.Ф., Гоккель I, Бернхард Г.Пневматична дилатація при ахалазії: пізні результати перспективних подальших досліджень. Кишка 2004; 53: 629-633. [Посилання]
20. Sabharwall T, et al. Балонна дилатація при ахалазії кардії: досвід у 76 пацієнтів. Радіологія 2002; 224: 719-724. [Посилання]
21. Торрес А.М., Шакон Х. Ахалазія у дітей: аналіз випадків, пов'язаних з лапароскопічною корекцією міотомії Хеллера. Клініка фонду Валле де Лілі. Преподобний полковник Анест, липень/вересень 2007 р .; 35 (3): с239-242. [Посилання]
22. Торрес П, Гомес Г., Трехо С, Барра V, Россомандо А, Ромер Х. Ахалазія у дітей. GEN 1990; 44 (4): 389-92. [Посилання]
23. Янкович V, Viera L, Guelrud M, Villegas M. Пневматична дилатація ахалазії за допомогою балончиків rigiflex 150. GEN 1986; 40 (2): 59-62. [Посилання]
24. Mehta R JA, Sadasivan S, Mustafa CP, Nandkumar R, Raj VV, Balakrishnan V. Фактори, що визначають успішний результат після пневматичної балонної дилатації при серцевій ахалазії. Індійський J Gastroenterol. 2005листопад-грудень; 24 (6): 243-5. [Посилання]
25. Rai RR, Shende A, Joshi A, Mathur A, Nijhawan S. Rigiflex пневматична дилатація ахалазії без флюороскопії: нова офісна процедура. Шлунково-кишковий ендоск. 2005вересень; 62 (3): 427-31. [Посилання]
26. Гарзон М та ін. Ахалазія: Пневматична дилатація: досвід роботи в лікарні, що направляється. Rev Col Gastroenterol 2005; 20 (3): 6-9. [Посилання]
- Ендоскопічний або всередину ВЕЛИКИЙ внутрішньошлунковий балон, 20-річний досвід, корпорація Obes
- Внутрішньошлунковий балон при лікуванні надмірної ваги та ожиріння
- Користь імбиру у хворих на цукровий діабет
- Кетоз і білкова дієта Мій особистий досвід
- Застосування; п м; мерзенний для доглядачів та пацієнтів ниркова недостатність та гіпертонія; n