Garcia-Tsao G, Abraldes JG, Berzigotti A, Bosch J. Портальна гіпертонічна кровотеча при цирозі: стратифікація ризику, діагностика та лікування: керівництво практикою Американської асоціації з вивчення захворювань печінки 2016 року. Гепатологія. 2017 січня; 65 (1): 310-335. doi: 10.1002/hep.28906. Epub 2016 Dec 1. Erratum in: Hepatology. 2017 липень; 66 (1): 304. PubMed PMID: 27786365.
Страте Л.Л., Гралнек І.М. Клінічне керівництво АКГ: ведення пацієнтів з гострими кровотечами нижнього шлунково-кишкового тракту. Am J Gastroenterol. 2016 квітня; 111 (4): 459-74. doi: 10.1038/ajg.2016.41. Epub 2016 Mar 1. Erratum in: Am J Gastroenterol. 2016 травень; 111 (5): 755. PubMed PMID: 26925883; PubMed Central PMCID: PMC5099081.
Tripathi D, Stanley AJ, Hayes PC, et al; Комітет клінічних служб та стандартів Британського товариства гастроентерології. Великобританія вказівки щодо лікування геморагії варикозу у хворих на цироз. Кишечник. 2015 листопад; 64 (11): 1680-704. doi: 10.1136/gutjnl-2015-309262. Epub 2015 17 квітня. PubMed PMID: 25887380; PubMed Central PMCID: PMC4680175.
Комітет з питань практики ASGE, Паша С.Ф., Шергілл А та ін. Роль ендоскопії у пацієнта з нижчою шлунково-кишковою кровотечею. Шлунково-кишковий ендоск. 2014 червня; 79 (6): 875-85. doi: 10.1016/j.gie.2013.10.039. Epub 2014 квітня 2. PubMed PMID: 24703084.
Hwang JH, Fisher DA, Ben-Menachem T, et al; Комітет зі стандартів практики Американського товариства шлунково-кишкової ендоскопії. Роль ендоскопії у лікуванні гострих не варикозних верхніх шлунково-кишкових кровотеч. Шлунково-кишковий ендоск. 2012 червня; 75 (6): 1132-8. doi: 10.1016/j.gie.2012.02.033. PubMed PMID: 22624808.
ВИЗНАЧЕННЯ ТА ЕТІОПАТОГЕНЕЗ Топ
1. Крововилив у верхні відділи травного тракту (розглядається як такий, що відбувається проксимальніше зв’язки Трейца). Він представляє
80% пацієнтів госпіталізовано з приводу кровотеч у травному тракті. Найчастіші причини: виразка дванадцятипалої кишки, гостра геморагічна (ерозивна) гастропатія, виразка шлунка, шлунково-стравохідні варикозні розширення, синдром Меллорі-Вейса, інші (рідше) включають ерозії слизової оболонки стравоходу або дванадцятипалої кишки, новоутворення, виразки стравоходу та судинні вади розвитку. Перші три причини представляють
60% у пацієнтів, госпіталізованих з цієї причини та у гострій формі, можуть бути спровоковані в контексті шоку, SIRS, сепсису, поліорганної травми, гострої дихальної недостатності, поліорганної недостатності, важких опіків та інших важких захворювань.
2. Крововилив з нижніх відділів травного тракту (дистальніше зв’язки Трейца)
20% пацієнтів госпіталізовано з приводу кровотеч у травному тракті. Найпоширенішою причиною сильної кровотечі є дивертикули товстого кишечника, рідше запальні захворювання кишечника, геморой (варикозне розширення вен заднього проходу), новоутворення та судинні вади розвитку. У дитячому та юнацькому віці: інвагінації (через поліпи), запальні захворювання кишечника, запалення дивертикула Меккеля та поліпи тонкої або товстої кишки.
Кровотеча також може бути наслідком коагулопатії.
1. Гостре крововилив.
1) Виділення: кал нагадує дьоготь або мелену, з характерною динамікою кровотечі і може мати вигляд смолистої діареї (70-80%), а у випадках масивної кровотечі змішувати зі свіжою кров’ю. Іноді це пов’язано з локалізованими болями в епігастрії або генералізованими по всьому животу (болі в області грудної клітки також можливі, імітуючи коронарний епізод); симптоми гіповолемії (шоку) → Розд. 2.2.
2) Низький: кров’янистий стілець (виключно смолистий) або яскраво-червоний кров’янистий вміст; симптоми гіповолемії (шоку).
2. Хронічна кровотеча: періодично наявність невеликої кількості крові в калі, анемія, прихована кров у калі.
Анамнез може вказувати на походження кровотечі, але остаточний діагноз встановлюється за допомогою ендоскопії верхніх або нижніх відділів шлунково-кишкового тракту, а також під час хірургічних втручань при крововиливах різкої або масивної еволюції.
1. Лабораторні дослідження.
1) Аналіз периферичної крові: пам’ятайте, що зниження Hct, концентрації Hb та кількості еритроцитів може не оцінюватися, поки кров не розбавиться, коли позаклітинна рідина переходить у судинний простір або через заміщення рідин, які не містять еритроцитів (наприклад, 0,9% NaCl).
2) INR та інші тести на згортання крові: вони особливо важливі для пацієнтів, які отримують антикоагулянтне лікування, особливо коли інформація про це лікування не може бути отримана у пацієнтів із розладами свідомості. Коагулопатія також може свідчити про наявність змін у функції печінки або споживання факторів згортання.
3) Тест на наявність прихованої крові в калі: гваяковий тест (низька чутливість та специфічність) або імунохімічний тест (точніше, особливо у випадку низької кровотечі).
2. Верхня або нижня ендоскопія травного тракту. Це основний метод діагностики. Як правило, дозволяє візуалізувати місце кровотечі, оцінити його інтенсивність та провести лікування.
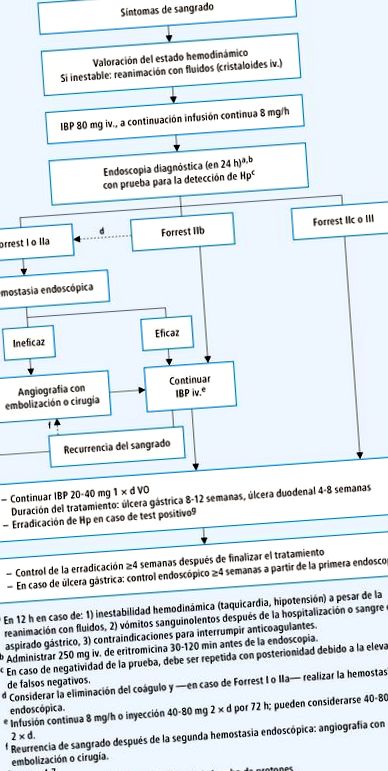
Класифікація інтенсивності кровотечі з виразки за Форестом:
ступінь I - активна кровотеча в струмені (Ia) або безперервному стоку або в batt (Ib)
IIa - видима судина з кровоточивими рильцями,
IIb - прилиплий коричневий згусток,
IIc - плоский згусток на основі чорного кольору;
III - ураження чистого ліжка.
Ендоскопію слід проводити ≤24 год з моменту кровотечі ((після забезпечення прохідності дихальних шляхів) найсильнішим показником (але не 100%) лише кровотечі з нижньої частини шлунково-кишкового тракту є перевірка наявності жовчі в шлунковому соці в чистому вигляді без змішування крові.
3. Інші обстеження, які допомагають визначити місце кровотечі, особливо у випадку хронічної або рецидивуючої кровотечі, розташованої в нижніх відділах шлунково-кишкового тракту: КТ-ангіографія, ангіографія чревних судин, сцинтиграфія з позначеними технікою еритроцитами, капсульна ендоскопія або ентероскопія, аноскопія .
Алгоритм дії при кровотечі з виразки → Рис. 30-1.
Алгоритм дії при варицеальній кровотечі стравоходу → Рис. 30-2.
1. Лікування в зоні реанімації та лікування у відділенні невідкладної допомоги, а потім переведення до відділення інтенсивної терапії або реанімації. У пацієнтів з великою втратою крові та розладами свідомості підтримуйте прохідність дихальних шляхів → розділ. 2.1; при необхідності інтубувати. Через високий ризик аспірації не відкладайте інтубацію, поки погіршення стану пацієнта не стане надзвичайним.
2. Виміряти артеріальний тиск; якщо нормально → проводити вимірювання стоячи. Перевірте наявність ознак гіпоперфузії, наприклад. напр. затримка часу наповнення капілярів та інші симптоми шоку → розділ. 2.2. У пацієнтів з цими симптомами проводять шокове лікування, серед іншого вводять кисень на 60-100%.
3. Об'єм втраченої крові повинен бути замінений: вставити два периферичні внутрішньовенні катетери великого діаметру (≥1,8 мм [≤16 Г]) та ввести колоїдний розчин (3 мл на кожен мл втраченої крові) або колоїд (1 мл на кожен мл втраченої крові). При оцінці крововтрати> 1/3 (> 1500 мл) → також перелийте упаковані еритроцити → Розділ. 25.22. Оцінка обсягу втраченої крові → розд. 24.4. У гемодинамічно стабільних пацієнтів рівень Hb ≥7-8 г/дл, як правило, слід підтримувати.
4. Як можна раніше (у разі масивної кровотечі з верхніх відділів травного тракту після стабілізації стану пацієнта, в інших випадках до 24 год) проводять ендоскопію в поєднанні з процедурою, спрямованою на зупинку кровотечі: ін’єкції судинозвужувальних або склерозуючих речовин (склеротерапія), електрокоагуляція, коагуляція плазми аргону, лігування варикозної смуги, гемостаз за допомогою Endo Clip.
5. У разі кровотечі з варикозного розширення стравоходу, якщо спроба зупинити кровотечу через ендоскоп не вдається, трубку Сенгстакена-Блейкемора (→ рис. 30-3) або іншу балонну трубку можна ввести в стравохід, і шлунок спричинить компресію варикозного розширення вен (наприклад, Лінтон і Наклас, у разі варикозного розширення вен шлункового дна); тримати його макс. 24 год із застосуванням терліпресину.
6. Застосування фармакологічного лікування
1) При кровотечах з гастродуоденальної виразки або кровотечах в результаті гострої геморагічної гастропатії: IBP iv. (езомепразол, омепразол або пантопразол) ін’єкцією у дозі 80 мг (наприклад, омепразол), а потім безперервною інфузією 8 мг/год протягом 3 днів (також після ендоскопічного закупорювання кровотечі). Потім ІПП перорально (препарати → розділ 4.7) 20-40 мг 1 раз на 4 тижні (якщо результат тесту на H. pylori позитивний: протягом перших 14 днів разом з іншими препаратами, присвяченими його викоріненню → глава 4.7). Потім проводять ендоскопічний контроль шлункового походження та перевіряють, чи зажила виразка (і чи була ерадикація ефективною), а також беруть біопсії.
2) У кровотеча з варикозного розширення стравоходу або шлунка: адмініструвати iv. препарат, що знижує портальний тиск
а) терліпресин, синтетичний аналог вазопресину, який викликає менше побічних ефектів: при дозах 5-20 мкг/хв при безперервній інфузії 20-40 хв; при необхідності повторювати кожні 8 годин, протягом максимального періоду. 5 днів, або в ін’єкціях по 1-2 мг кожні 4-6 год
б) соматостатин: початковий болюс 250 мкг, потім безперервна інфузія 250 мкг/год протягом 5 днів
в) октреотид: початкова ін’єкція 50 мкг, потім безперервна інфузія 50 мкг/год протягом 5 днів.
3) У пацієнтів з антикоагулянтним лікуванням нейтралізуйте дію цих препаратів (VKA та NOAC → глава 2.34, таблиця 34-5, гепарини → глава 2.34.1, фібринолітичні препарати → глава 2.5.2).
7. У випадках неефективності ендоскопічних та фармакологічних методів розгляньте мезентеріальну ангіографію та селективну емболізацію кровотечі або введення терліпресину безпосередньо в мезентеріальні судини.
8. Через те, що може знадобитися термінова операція → на початковому етапі процедури слід звернутися до хірурга. Показання до хірургічного лікування: масивна кровотеча, яку неможливо зупинити (тобто викликати нестабільність гемодинаміки), після спроби ендоскопічної тампонади, повторювані кровотечі (після 2 ендоскопічних спроб), тривалі кровотечі, пов’язані з крововтратою, оціненою на> 50%, після госпіталізації на кровоточива виразка. Хірургічне виконання
1) кровотеча з виразки дванадцятипалої кишки → зазвичай ваготомія стовбура з пілоропластикою в поєднанні із закриттям виразки, що кровоточить, або антректомією разом із закриттям виразки, що кровоточить
2) кровотеча з виразки або ерозій шлунка → резективні процедури різного масштабу залежно від ситуації та стану пацієнта
3) кровотеча з шлунково-стравохідних варикозних розширень → трансгугулярний внутрішньопечінковий портосистемний шунт (ТІПС) є малоінвазивним методом, і в разі неефективності можна виконати портосистемний шунт хірургічним методом або використовувати операцію реваскуляризації та транссекції (перетин та насичення) стравоходу, а також спленектомія
4) Кровотеча з нижнього відділу шлунково-кишкового тракту → Колоноскопія під керівництвом хірурга під час хірургічного втручання іноді може виявити місце кровотечі. У разі успіху проводиться часткова резекція кишечника з анастомозом. Якщо немає можливості виявити кровотечу всередині товстої кишки, застосовується її проміжна резекція з ілеоректальним анастомозом.
таблиці та малюнки
Мал. 30-1. Алгоритм дії у разі виразкової кровотечі (згідно з рекомендаціями ESGE 2015)
Мал. 30-2. Алгоритм лікування кровотечі через розрив варикозу стравоходу
Мал. 30-3. Принципова схема правильного розміщення зонда Sengstaken і Blakemore
Таблиця 34-5. Навчання пацієнтів та їх вихователям лікування антагоністів вітаміну К
- Поясніть, для чого застосовується антикоагулянт.
- Повідомте про наявні препарати призначеного антикоагулянтного препарату та поясніть, як це зменшує ризик тромбозу та його ускладнень.
- Повідомте, який очікуваний час лікування антикоагулянтами.
- Прокоментуйте, коли приймати VKA, та повідомте, як діяти у випадку пропуску дози.
- Поясніть необхідність регулярного визначення INR, повідомте про цільове значення INR, вказане для пацієнта, і про те, що існує вузький терапевтичний діапазон.
- Повідомте про можливість самоконтролю INR у капілярній крові за допомогою спеціального пристрою (наприклад, CoaguCheck).
- Уточнити вплив харчових продуктів, що містять вітамін K 1, на антикоагулянтну дію VKA (→ таблиця 34-3).
- Уточнити вплив споживання деяких лікарських засобів (що призначаються або відпускаються без рецепта) на антикоагулянтну дію VKA (→ табл. 34-3) та лікування у разі зміни застосування цих препаратів.
- Звіт про підвищений ризик кровотечі у разі одночасного застосування з антиагрегантними препаратами.
- Повідомте про необхідність зменшення або утримання від вживання алкоголю.
- Опишіть найбільш часті симптоми геморагічного діатезу та лікування у разі кровотечі.
- Представити методи уникнення травм та кровотеч.
- Опишіть симптоми ТГВ/ТЕЛА та поясніть, що повинен робити пацієнт у разі його появи.
- Повідомте про ризик, пов’язаний із застосуванням VKA у жінок, які можуть завагітніти.
- Обговоріть, чому необхідно інформувати лікарів, стоматологів та інших медичних працівників про використання АВК.
- Запропонуйте пацієнтові можливість носити інформацію про використання АВК (наприклад, картку разом з документом, що посвідчує особу, браслет тощо).
- Зауважте в історії хвороби, що ці питання обговорювались із пацієнтом та/або його вихователем.
За матеріалами: Ann. Фармакотер., 2008, 42: 979-988, модифікований.
- Які зміни травної системи відбуваються під час вагітності
- Що викликає інфекції сечовивідних шляхів та нетримання сечі NICHD іспанська
- Використання цикорію при захворюваннях печінки
- Використовуйте спорт, щоб перепрограмувати свою ДНК і уникнути хвороб
- Здоров’я від астми до целіакії 5 загальних захворювань, які часто діагностують неправильно