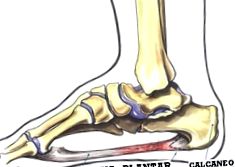
Підошовна фасція або апоневроз - це шар білої фіброзної тканини, що покриває дно склепіння стопи, від нижньої частини п’ят до кульки стопи, під головками плеснових кісток. Він вставляється в ці кістки та в цибулину, запускаючи розширення, що досягають глибоких складок шкіри, охоплених жировою подушкою рослини. Він також являє собою волокнисте покриття сухожиль згиначів, сухожилля аддуктора першого пальця ноги у внутрішній області п’яти та аддуктор п’ятого у зовнішній частині п’яти.
Ця фіброзна структура може дратуватися різними причинами, серед яких ми можемо згадати, як частіша, ожиріння або нещодавнє збільшення ваги, надмірне використання в певних спортивних заходах, використання невідповідного взуття або надмірну підошовну дугу.
Початок болю може бути підступним, повільним і може торкнутися будь-якої з областей, на які ми можемо практично розділити фасцію. З часом він стає більш локалізованим, викликаючи нестерпний і різкий біль. Область, яка статистично викликає більше проблем, розташована на п’яті в точці, дещо випереджаючі опори, в центрі її вапняного вставлення.
Діагноз, по суті, клінічний, заснований на болі, про який повідомляє пацієнт і який може бути підтверджений оглядом, натисканням на точки вставки. Пацієнт повідомляє про характерний ритм болю. Він більший на перших кроках, вранці (перші опори п’яти справді болючі) або після тривалого відпочинку і зникає в ліжку. Додаткові обстежувальні тести можуть надати деяку інформацію у випадках хронічного, тривалого запалення, яке призвело до структурних змін, таких як мікрофібрилярні розриви або кальцифікація. Найяскравіший випадок - рентгенологічний вигляд п’яткової шпори, який є не чим іншим, як запущеною стадією запально-дегенеративного процесу підошовної фасції, яка представляє кальциноз, який зачіпає всю проксимальну вставку фасції.
Найбільш розповсюджена популярна ідея приписує цьому стимул якості гострого предмета проти натоптишів. Насправді це не що інше, як переклад високорозвиненого процесу, який тривалий час дегенерує і утворює вапнякові відкладення, і інтенсивний біль пов'язаний не з самою шкурою конкременту, а із запаленням-дегенерацією підошовної фасції.
Лікування, яке ми можемо застосувати, дотримується логічної послідовності агресивності у зростаючому порядку, починаючи з медичного лікування. Ми намагаємось застосовувати найменш агресивне лікування, щоб вдатися до більш високих масштабів, якщо не досягаємо бажаного результату. Ми починаємо з вивчення можливих причин, що породили фасцит, щоб спробувати їх виправити. Тому ми рекомендуємо вивчити опору та анатомічну конформацію стопи, щоб спробувати боротися зі структурними або динамічними дефектами ходи за допомогою ортопедичних устілок на замовлення.
Ми також вивчаємо інші можливі причини, такі як технічний дефект спортивного жесту, збільшення ваги, використання невідповідного взуття тощо.
Як тільки причина травми буде вирішена, ми повинні її лікувати, оскільки, залишаючись до природного розвитку, дискомфорт може бути стійким і неможливим. З нашого досвіду, найефективнішим лікуванням є інфільтрація кортикостероїдів, змішаних з місцевим анестетиком, але це процедура, яка нам не симпатична. Слід враховувати, що стопа покрита чутливими закінченнями і що прокол є більш болючим, ніж в інших анатомічних областях. Коли інші можливості вичерпані і пацієнт попередньо поінформований про всі ці міркування, ми можемо вдатися до інфільтрації як найефективнішого засобу для вирішення їх проблеми.
До того, поки дискомфорт буде терпимим, ми можемо порадити фізіотерапію, ультразвук та застосування ударних хвиль (які також можуть бути болючими і «трохи» дорогими, хоча, здається, у значному відсотку випадків вони ефективні). процес Незалежно від застосовуваного лікування доцільно виконувати ексцентричні вправи та розтягування фасцій та підошовних сухожиль.
У найбільш відчайдушних і тугоплавких випадках ми вдаємося до хірургічного втручання. В даний час ми використовуємо черезшкірну техніку, яка дуже проста у виконанні та зручна для пацієнта. Під місцевою анестезією та флюороскопічним контролем ми локалізували вапнякову точку вставки та розділили фасцію, від'єднавши її від кістки, через точковий розріз, всього на кілька міліметрів. Пацієнт не входить, він після втручання йде додому. Потрібно пояснити, так, що фасції потрібно тривалий період загоєння, можливо, три-чотири місяці, щоб дискомфорт повністю зник.
Наостанок ми залишили опис методу, який нещодавно прийняли: використання гомілковостопного бандажа з подушечкою для ніг та стабілізатором Ахілла. Мова йде про Air-Heel, який продається Biolaster, і який ми прийняли після експериментів, оскільки вважаємо його дуже корисним засобом боротьби з болем, що утворюється підошовним фасциитом майже з самого початку його використання.
Наступаючи на подушечку, він діє як невелика накачувальна лампа для ахіллового стабілізатора на задній частині щиколотки та гомілки. З одного боку ми знімаємо напругу з фасції, а з іншого стабілізуємо сухожилля. Ці дві структури можна розглядати як структурну одиницю, яка відображається на п'ятковій кістці, подібно шківу, як це відбувається з сухожиллям чотириголового м’яза та сухожиллям надколінка.
Це зручний інструмент, який створює відчуття поліпшення стану у пацієнтів, як тільки вони починають ним користуватися, і який діє повільно, але поступово, доки дискомфорт не зникне у випадках, коли можна лікувати консервативно. Він поставляється у трьох розмірах і його можна носити поверх шкарпетки та будь-якого взуття.