Перегляньте статті та зміст, опубліковані в цьому носії, а також електронні зведення наукових журналів на момент публікації
Будьте в курсі завжди, завдяки попередженням та новинам
Доступ до ексклюзивних рекламних акцій на підписки, запуски та акредитовані курси
Іспанська хірургія є офіційним органом Іспанської асоціації хірургів (AEC) та Іспанського товариства торакальної хірургії (SECT), обидва наукові товариства охоплюють більшість загальних та грудних хірургів, а також інші субспеціальності іспанської хірургії. Журнал є найкращим показником технічного та концептуального розвитку іспанської хірургії таким чином, що на його сторінках, подібно до еволюції, яку пережила хірургія у світі, все більше уваги приділяється біологічним та клінічним аспектам хірургічної патології, перевищуючи таким чином оперативну дію, яка в минулому була головним акцентом уваги в цій галузі медицини. Зміст журналу структуровано за розділами «Оригінали», «Огляди», «Клінічні примітки» та «Листи до редактора», а статті відібрані та опубліковані після ретельного аналізу відповідно до міжнародних стандартів.
Індексується у:
SCIE/JCR, Index Medicus/Medline, IBECS, IME
Слідкуй за нами на:
Фактор впливу вимірює середню кількість цитат, отриманих за рік за твори, опубліковані у виданні протягом попередніх двох років.
CiteScore вимірює середню кількість цитат, отриманих за опубліковану статтю. Читати далі
SJR - це престижна метрика, заснована на ідеї, що всі цитати не рівні. SJR використовує алгоритм, подібний до рейтингу сторінок Google; є кількісним та якісним показником впливу публікації.
SNIP дозволяє порівняти вплив журналів з різних предметних областей, виправляючи відмінності у ймовірності цитування, які існують між журналами різних тем.
- Резюме
- Ключові слова
- Анотація
- Ключові слова
- Вступ
- Резюме
- Ключові слова
- Анотація
- Ключові слова
- Вступ
- Методи
- Результати
- Обговорення
- Авторство/співавтори
- Конфлікт інтересів
- Дякую
- Бібліографія
Вертикальна резекція шлунка (VG) стала методом, що має власний суб'єкт, селективне або глобальне вказівки продовжує залишатися предметом суперечок. Результати ваги за 5 років неоднорідні. Метою дослідження є виявлення можливих прогностичних факторів недостатньої втрати ваги після ГВ.
Ретроспективне багатоцентрове дослідження ВГ з подальшим спостереженням більше одного року. Вважається відмовою, якщо PSP 50%. Однофакторне та багатовимірне регресійне дослідження Кокса проводиться для визначення факторів, що впливають на недостатність ваги на 1, 2 та 3 роки спостереження.
Включено 1565 пацієнтів, оперованих у 29 лікарнях. PSP на один рік: 70,58 ± 24,8; у 3 роки 69,39 ± 29,2; у 5 років 68,46 ± 23,1. Пацієнти з PSP 50 (вважається вагою): 17,1% у перший рік, 20,1% у 3 роки, 20,8% у 5 років. Змінні, які продемонстрували взаємозв'язок з ваговою недостатністю в одномірному дослідженні, були: ІМТ> 50 кг/м 2, вік> 50 років, DM2, HBP, OSA, хвороби серця, різні супутні захворювання, відстань до пілоруса> 5 см, свічка> 40 F, лікування тромбоцитами. Заготівля покращує результати. Змінними, які були прогностичними факторами відмови при подальшому спостереженні, були DM2 та ІМТ.
VG пов’язує задовільну втрату ваги у 79% пацієнтів протягом перших 5 років; однак деякі змінні, такі як ІМТ> 50, DM2, вік> 50, наявність декількох супутніх захворювань, ділянка більше 4 см від пілорусу або свічки> 40 F можуть збільшити ризик втрати ваги.
Рукавна резекція шлунка (SG) стала само собою технікою, хоча селективна або загальна індикація залишається суперечливою. Дані про втрату ваги за 5 років неоднорідні. Метою дослідження є виявлення можливих прогностичних факторів недостатньої втрати ваги після СГ.
Було проведено ретроспективне багатоцентрове дослідження SG, яке проводилось протягом одного року. Помилка вважається, якщо EWL> 50%. Однофакторне та багатоваріантне дослідження регресії Кокса проводили для виявлення прогностичних факторів невдалої втрати ваги на 1, 2 та 3 роки спостереження.
Всього включено 1565 пацієнтів, які лікуються у 29 лікарнях. PSP на рік: 70,58 ± 24,7; 3 роки 69,39 ± 29,2; 5 років 68,46 ± 23,1. Пацієнти з EWL 50 (вважається відмовою): 17,1% у перший рік, 20,1% у 3 роки, 20,8% у 5 років. Змінними, що впливали на втрату ваги при однофакторному аналізі, були: ІМТ> 50 кг/м 2, вік> 50 років, DM2, гіпертонія, OSA, хвороби серця, множинні супутні захворювання, відстань до пілоруса> 4 см, буджі> 40 F, лікування антитромбоцитарними засобами. Посилення шва покращило результати. У багатовимірному дослідженні DM2 та ІМТ є незалежними факторами відмови.
SG відзначає задовільну втрату ваги у 79% пацієнтів протягом перших 5 років; однак деякі змінні, такі як ІМТ> 50, вік> 50, наявність декількох супутніх захворювань, ділянка пілорусу або бужі> 40 F більше 5 см можуть збільшити ризик втрати ваги.
Створено ретроспективне багатоцентрове когортне дослідження. Включаються пацієнти з такими критеріями відбору: ІМТ> 40 кг/м 2 або ІМТ> 35 кг/м 2 з 2 супутніми захворюваннями; з еволюцією захворюваного ожиріння більше одного року; відсутність медичних чи психіатричних протипоказань для баріатричної хірургії; з можливістю зрозуміти рекомендації та хто пройшов ВГ у період між 2006 та 2012 роками в одній із лікарень, що брали участь у дослідженні, з подальшим спостереженням рік і більше.
Техніка: Пацієнта кладуть лежачи на спині, а хірург стає між ніг пацієнта або з правого боку. Проводиться пневмоперитонеум і 4-5 троакарів поміщають у верхній півкулі. Короткі судини діляться на ділянку, близьку до пілору, доки кут Гісса не буде завершений. Зазвичай ставлять свічку і роблять шлунковий розріз або зшивання, видаляють більшу викривлення шлунка і залишають трубчастий шлунок з розміром, пристосованим до калібру використовуваної свічки.
Другий етап визначається як ревізійна операція, проведена після ШКТ, в якій початкова методика модифікується і стає іншою баріатричною технікою, такою як шлунковий шунтування, дуоденальний перемикач або дуоденальний перемикач анастомозу. Видалення надлишкової частини шлунка у разі розширення початкової ШКТ також вважається другою стадією.
Змінні, що розглядаються як потенційні прогностичні фактори, є вихідними (до операції або безпосереднього періопераційного періоду). Включені змінні: 1) демографічні змінні та супутні захворювання: вік, стать, вага, зріст, ІМТ, куріння, лікування пероральними антикоагулянтами або антиагрегантами, захворювання серця, артеріальна гіпертензія (HBP), діабет 2 типу (DM2), артропатія, дисліпідемія, синдром обструктивного апное сну (OSAS); 2) технічні варіації: хірург, відстань до пілору першої скоби, товщина пробки, арматура та тип; 3) Зібрані ускладнення: дегісценція/свищ, гемоперитонеум, основна кровотеча, пневмонія, ателектаз, легенева тромбоемболія, повторна операція, смерть; 4) післяопераційне перебування; 5) спостереження: вага у 1, 2, 3, 4 та 5 років, еволюція супутніх захворювань в кінці спостереження (гіпертонія, ОСА, артропатія, СД2).
Усім центрам-учасникам було надіслано стандартизований аркуш Microsoft Excel, і кожен центр заповнював його даними зі своїх майбутніх баз даних. Пацієнти дали свою згоду на збирання та використання їхніх анонімних даних для наукових досліджень. Дані були передані координатору дослідження. З отриманими даними було створено глобальний реєстр багатоцентрового дослідження, в якому розраховувались додаткові проміжні змінні, необхідні для використання даних та статистичних значень. Була встановлена специфічна змінна для фіксації прогресивного досвіду, набутого кожним з хірургів, зокрема, під час втручання у ВР.
Статистичний аналіз проводили за допомогою статистичного програмного забезпечення SPSS версії 21.0 (SPSS Inc., Чикаго, Іллінойс, США). Описові дані були виражені як середнє значення ± стандартне відхилення або відсоток. Для одноваріантного дослідження для порівняння якісних змінних використовували критерій Хі-квадрат або критерій Фішера, а для порівняння кількісних змінних - критерій ANOVA або Манна-Уітні. Модель регресії Кокса з методом "кроків назад" була використана для оцінки факторів ризику невдалої втрати ваги за один рік, два роки та три роки, встановивши час, поки PSP виникає як залежна змінна. Більше 50% (PSP> 50) вперше. Надмірна вага розраховується з ваги, що відповідає ІМТ> 25 кг/м 2. Оцінюється відсоток пацієнтів, що набирають вагу протягом наступних років після досягнення мети.
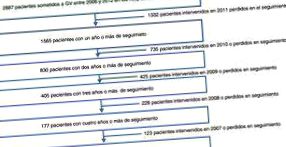
Дані були зібрані у 1565 пацієнтів, які перенесли ВГ, з подальшим спостереженням понад 29 років з 29 центрів-учасників. Втрати для подальшого спостереження через смертність (включаючи безпосередній післяопераційний період через 30 днів) склали 0,5%. Медіана спостереження становила 2 роки з інтерквартильним діапазоном від 1 до 3 років (рис. 1).
Потік пацієнтів, включених у дослідження, протягом кожного року спостереження.
- P; втрата ваги покращує якість замші на 20%; або, насолодитися; дослідження - Т; lam - Агентство
- Втома поперекового еректора після марафону; n; приклад; єдиний ібероамериканський журнал
- Джанет Джексон представляє свою нову фігуру після виконання програми схуднення
- Джейк Джилленхол дивує після схуднення на 10 кілограмів
- Робіть пілатес для схуднення Дослідження Прадо