Перегляньте статті та зміст, опубліковані в цьому носії, а також електронні зведення наукових журналів на момент публікації
Будьте в курсі завжди, завдяки попередженням та новинам
Доступ до ексклюзивних рекламних акцій на підписки, запуски та акредитовані курси
Індексується у:
Слідуй за нами:
CiteScore вимірює середні цитати, отримані за опублікований документ. Читати далі
SRJ - це престижна метрика, заснована на ідеї, що не всі цитати однакові. SJR використовує подібний алгоритм, як рейтинг сторінки Google; він надає кількісний та якісний показник впливу журналу.
SNIP вимірює вплив контекстного цитування шляхом оцінки цитат на основі загальної кількості цитат у тематичному полі.
- Резюме
- Ключові слова
- Анотація
- Ключові слова
- Вступ
- Резюме
- Ключові слова
- Анотація
- Ключові слова
- Вступ
- Клінічний випадок
- Обговорення
- Конфлікт інтересів
- Бібліографія
Гостра жирова печінка вагітності - рідкісне, але небезпечне для життя ускладнення, яке може виникнути протягом третього триместру вагітності.
Це було описано Шиханом в 1940 році і спочатку вважалося, що це неминуче розлад, що загрожує життю. Однак рання діагностика та негайне переривання вагітності покращили прогноз цієї патології, і сьогодні материнська смертність є скоріше винятком, ніж правилом, і в більшості випадків можна досягти повного одужання пацієнта.
Ми представляємо випадок із 28-річною пацієнткою з біхоріальними біамніотичними двійниками, яка гостро розвинула цю патологію протягом 38 тижня гестації.
Гостра жирова печінка вагітності - рідкісне, але небезпечне для життя ускладнення, яке може виникнути протягом третього триместру.
Це ускладнення було описано Шиханом у 1940 році, і спочатку вважалося, що воно є смертельним у всіх випадках. Однак рання діагностика та негайне переривання вагітності покращили прогноз цього захворювання. Материнська смертність зараз є винятком, а не правилом, і повне одужання зазвичай досягається.
Ми повідомляємо про випадок із 28-річною пацієнткою з діаміотичним дихоріальним близнюком, у якої гостра жирова печінка вагітності на 38 тижні.
Гостра жирова печінка вагітності - це ускладнення, яке виникає лише під час гестації у людини і характеризується мікровезикулярною жировою інфільтрацією гепатоцитів. В результаті жирової інфільтрації печінка не в змозі підтримувати свою нормальну функцію, і як наслідок, печінкова недостатність виникає з гіпоглікемією, порушенням згортання крові та енцефалопатією 2,3 .
Це рідкісна патологія, яка зазвичай виникає протягом третього триместру вагітності. Хвороба завжди присутня перед пологами, хоча діагностується не завжди до її появи.
Гостра жирова печінка вагітності була пов'язана з одним із успадкованих дефектів мітохондріального бета-окислення жирних кислот, дефіцитом довголанцюгової 3-гідроксиацил КоА дегідрогенази (LCHAD), і це свідчить про те, що у деяких уражених жінок та їх плодів можуть бути успадкований дефіцит ферментів у бета-окисленні, який схильний мати до цього розладу 4–6 .
Діагноз цього суб’єкта є клінічним, заснованим на формі подання, з характерними симптомами та ознаками та на основі лабораторних досліджень. Тести візуалізації принципово корисні для виключення інших патологій.
Ми представляємо випадок 28-річної жінки, первістки, зі спонтанною двохоріальною близнюковою вагітністю на 38 тижні вагітності.
Як особистий анамнез, пацієнт має подразнену кишку і мигдалики. Ми повинні виділити його сімейну історію: мати з активним гепатитом С, а батько з високим кров'яним тиском та цукровим діабетом.
Гестація мала нормальний перебіг до терміну вагітності 33 тижнів, з скринінгом хромосомних захворювань першого триместру у обох близнюків, морфологічним УЗД з 2 незміненими плодами чоловічої статі, зміненим О ? Салліван з перевантаженням глюкози в роті 100 г нормальний, негативний серології на гепатит С, ВІЛ та токсоплазмоз, імунізовані проти краснухи та гепатиту В.
Протягом 33 гестаційного тижня пацієнтка звернулася до лікарні швидкої допомоги із симптомами динаміки матки, болем в епігастральній ділянці, нудотою та блювотою, яка потрапила через загрозу передчасних пологів та гострого гастроентериту. Він отримав токолітичне лікування атосибаном та 2 дозами кортикостероїдів для дозрівання легенів плода, на додаток до заходів щодо контролю симптомів травлення. На той час лабораторні дослідження не показали жодних змін біохімічного профілю чи коагуляції, і її виписали безсимптомно та після досягнення ефективного токолізу.
Вона повернулася з відчуттям динаміки матки, нудотою та блювотою на 38 тижні вагітності. В ході аналізу було помічено, що функції печінки та нирок були змінені: аспартатамінотрансфераза (AST) 494 од/л, аланінамінотрансфераза (ALT) 700 од/л, лужна фосфатаза (FA) 1925 од/л та креатинін 1,4 мг/дл. Під час аналізу крові виявлено 13630 лейкоцитів та 275 250 тромбоцитів. Дослідження коагуляції було змінено з протромбіновим часом (PT) 32,1%, міжнародним нормалізованим співвідношенням (INR) 2,1, активованим частковим тромбопластиновим часом (APTT) 64,1 секунди та фібриногеном 127,2 мг/дл.
Було вирішено припинити вагітність шляхом кесаревого розтину, народившись 2 плоди чоловічої статі, перший - 2640 г та Апгар 9/9/10, а другий - 2 580 г та Апгар 9/9/9.
У безпосередній післяопераційний період у пацієнтки спостерігалася значна кровотеча з атонією матки, яка була усунена фармакологічними заходами, а згодом відбулося поступове погіршення симптомів, що вимагало госпіталізації в відділення інтенсивної терапії. Пацієнт був похмурим, брадипсихічним та зі зіркою (енцефалопатія ІІ ступеня); У нього були жовтяниця кон’юнктиви, слизової і шкіри, поліурія та полідипсія. Крім того, у пацієнта спостерігалася синусова тахікардія зі швидкістю 160 уд./Хв, з нормальним рівнем артеріального тиску постійно, протеїнурії не спостерігалося.
Лабораторні дослідження виявили зниження гемоглобіну та тромбоцитів, а також погіршення часу згортання крові з ТП 16%, INR 4, АЧТВ 154 секунди та фібриногену 68,9 мг/дл. Профіль печінки залишався зміненим, рівень загального білірубіну становив 6,1 мг/дл, AST 194 од/л, ALT 276 од/л та FA 844 од/л. У пацієнта були епізоди гіпоглікемії, які вимагали безперервної внутрішньовенної інфузії глюкози. Переливали концентрати еритроцитів, тромбоцитів і плазми крові.
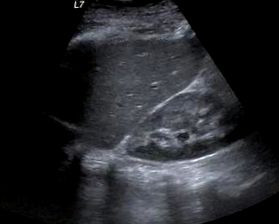
УЗД печінки виявило печінку з генералізованим збільшенням ехогенності легким способом, без внутрішньо- або позапечінкового розширення жовчної протоки та з прохідністю воріт, надпечінкової та печінкової артерій, з потоками в межах норми (рис. 1).
УЗД печінки та правої нирки, спостерігаючи незначне збільшення щільності печінки щодо нирок в результаті печінкової жирової інфільтрації.
Інфекція гепатитом А, гепатитом В, гепатитом С, ВІЛ, токсоплазмою, цитомегаловірусом, бруцеллою та сальмонелою була виключена серологією .
Пацієнт еволюціонував сприятливо, хоча їй потрібно було багаторазове переливання еритроцитів, тромбоцитів та плазми. Трансамінази не мали показників у нормальному діапазоні лише через 60 днів після початку захворювання.
Генетичне дослідження дефіциту LCHAD є негативним, не знаходячи жодного з алелів мутації p.E5110Q. Усі тести, необхідні для етіологічного дослідження печінки, також є негативними: альфа-1 антитрипсин, церулоплазмін, антитіла до ЛКМ, антитіла до мітохондрій та дослідження амінокислот у сироватці та сечі.
Було проведено вичерпне дослідження новонароджених із нормальними результатами, а генетичне дослідження LCHAD також негативне для обох.
Гостра жирова печінка вагітності є рідкісним явищем, приблизна частота випадків - 1 на 7000 до 1 на 20 000 пологів 7–10. Це частіше зустрічається при багатоплідній вагітності та, можливо, у жінок із вагою 9 .
Найбільш частими початковими симптомами є нудота або блювота (приблизно 75% пацієнтів), болі в животі (особливо в епігастральній ділянці, у 43-50%), анорексія та жовтяниця (31-37%). Близько половини пацієнтів мають ознаки прееклампсії в передлежання або в певний момент протягом хвороби 11 .
Можуть виникнути ускладнення, такі як дисемінована внутрішньосудинна коагуляція, печінкова енцефалопатія, ниркова недостатність, центральний нецукровий діабет з поліурією та полідипсією, післяпологові крововиливи, панкреатит і навіть поліорганна недостатність 12–14 .
Діагноз гострої жирової печінки вагітності, як правило, клінічний, в основному ґрунтується на формі пред'явлення, лабораторних тестів та візуалізаційних тестів.
Жінки з гострою жировою печінкою вагітності мають патологічні тести на печінку з підвищеним вмістом амінотрансферази в сироватці крові, який може коливатися від помірних значень до 1000 Од/л. Рівень білірубіну в сироватці крові також часто підвищений. Кількість білих кров'яних тілець може бути вищою, ніж зазвичай, що спостерігається під час вагітності, що не є специфічною. Кількість тромбоцитів може зменшуватися з іншими ознаками дисемінованої внутрішньосудинної коагуляції або без них, що пов'язано з помітним зниженням антитромбіну III. Також у пацієнтів, що страждають важко, підвищений вміст аміаку в сироватці крові, тривалий протромбіновий час та гіпоглікемія, спричинена печінковою недостатністю. Часто спостерігаються гостра ниркова недостатність та гіперурикемія 16 .
Тести візуалізації печінки використовуються в основному для виключення інших діагнозів, таких як інсульт печінки або гематома. Деякі автори повідомляють про наявність жиру на УЗД або комп’ютерній томографії, але ці тести є більш корисними ретроспективно, коли зображення, отримані під час піку захворювання, порівнюються із зображеннями, отриманими через кілька місяців 17,18 .
Біопсія печінки є діагностичною і демонструє характерне зображення - мікровезикулярну жирову інфільтрацію гепатоцитів. Крапельки жиру оточують центрально розташоване ядро, надаючи цитоплазмі пінистий вигляд. Інфільтрація жиру важлива в центральній та середній зонах частки 19. Оскільки біопсія печінки є інвазивною методикою, її не проводять рутинно; Крім того, слід підходити з обережністю під час вагітності, особливо у випадках, коли є коагулопатія.
Було помічено, що деякі захворювання печінки, що виникають під час вагітності, такі як синдром HELLP або гостра жирова печінка вагітності, значно частіші у тих вагітностей із плодами, які постраждали від якогось спадкового дефекту окислення жирних кислот. Ця асоціація була вперше описана Шоменом у 1991 році у випадку LCHAD та гострої жирової печінки вагітності. Відтоді LCHAD асоціюється з обома патологіями матері 2,5,6,20–22. Однак встановити цю взаємозв'язок дуже важко, оскільки як патологія матері, так і дефекти окислення жирних кислот є дуже рідкісними патологіями, останні виникають при 1: 10000-12000 народжень 23,24 .
Роль LCHAD у патогенезі гострої жирової печінки вагітності була проілюстрована в серії досліджень 25,30. Однак деякі дослідники не змогли підтвердити зв'язок з LCHAD 31, і сьогодні визнано, що гостра жирова печінка вагітності може також протікати без будь-якої мутації цього гена 32. Це свідчить про те, що метаболічні основи гострої жирової печінки вагітності досить неоднорідні і що механізм, за допомогою якого дефект метаболізму ліпідів плода спричиняє пошкодження печінки матері, не до кінця вивчений. Деякі дослідження 33 показали, що в плаценті цих пацієнтів існує компроміс у функціонуванні мітохондрій, що породжує окислювальний стрес і викликає метаболічні зміни.
Вісімдесят відсотків дітей з LCHAD народилися від матерів з діагнозом гостра жирова печінка вагітності або синдром HELLP 34. На момент постановки діагнозу у дітей зазвичай спостерігається важка печінкова недостатність, важка кардіоміопатія та гіпоглікемічна енцефалопатія. Ці симптоми можуть стати незворотними, а розлад в деяких випадках може призвести до летального результату. Лікування може поліпшити довгостроковий прогноз. Навіть у дітей, яким діагностують та лікують, загрожує розвиток психомоторної відсталості35. Після діагностики цих дітей слід годувати відповідною сумішшю з низьким вмістом довголанцюгових жирних кислот та додаванням тригліцеридів із середнім ланцюгом 36 .
Тому дуже важливо вивчити новонароджених матерів, у яких гостра жирова печінка під час вагітності, щоб виключити ці метаболічні зміни. Батькам слід повідомити, що існує 25% шансів на рецидив, якщо вони обоє несуть дефектний ген 34. Доступні тести на виявлення відомих генетичних варіантів цього LCHAD, які слід враховувати у постраждалих жінок та їх дітей, принаймні щодо гена G1528 C, який є найпоширенішою мутацією 20,28,34,37,38. Однак тестування лише на мутацію G1528 C не виключає дефіциту LCHAD, який може бути спричинений іншими мутаціями.
Спеціального медикаментозного лікування гострої жирової печінки вагітності не існує. Насправді основним методом лікування є негайне переривання вагітності, як правило, терміново, як тільки досягається стабілізація матері.
Для стабілізації матері необхідна інфузія глюкози та скасування коагулопатії шляхом введення свіжозамороженої плазми, концентратів еритроцитів та тромбоцитів, якщо це необхідно. Слід звернути увагу на стан рідини, оскільки низький онкотичний тиск у плазмі може призвести до набряку легенів 8 .
Тести функції печінки та коагулопатія зазвичай починають нормалізуватися незабаром після пологів, хоча протягом перших кількох днів може спостерігатися тимчасове погіршення стану з наступним певним поліпшенням. У найважчих випадках, особливо коли діагностика затягується, може бути ще багато днів хвороби, що потребує лікування у відділенні інтенсивної терапії, що може включати механічну вентиляцію легенів при комі, діаліз при гострій нирковій недостатності, парентеральне харчування через пов’язаний панкреатит або навіть хірургічне втручання для лікування кровотечі з попереднього кесаревого розтину.
Більшість тяжкохворих одужують і не мають наслідків від самого захворювання печінки 8. Рівень материнської смертності оцінювали у 18%, а смертність новонароджених - 7-58% 7,9,18. В інших дослідженнях описуються пацієнти, яким потрібна трансплантація печінки, але навряд чи це буде потрібно, якщо проводити ранню діагностику та негайне переривання вагітності 39,40 .
Немає сумнівів, що переривання вагітності має вирішальне значення при лікуванні гострої жирової печінки вагітності. Після встановлення діагнозу або наявності високих підозр вагітність повинна бути перервана якомога швидше. Деякі дослідження 7 зафіксували, що якщо інтервал від початку захворювання до пологів становить один тиждень, 100% пацієнтів виживають. Якщо інтервал перевищує 2 тижні, 30% не виживуть.
Не існує єдиного критерію найкращого методу переривання вагітності, хоча, здається, кесарів розтин є найкращим методом вибору для більшості авторів, якщо тільки вагінальні пологи не можуть бути проведені дуже рано. До операції важливо переливати плазму, тромбоцити та упаковані еритроцити пацієнтам із порушенням згортання крові, щоб зменшити можливу крововтрату 14 .
Гостра жирова печінка може рецидивувати при наступних вагітностях, навіть якщо пошук мутації LCHAD є негативним 4,7,30,31,41,42. Однак точний ризик рецидиву невідомий. Слід попередити постраждалих жінок про таку можливість, і наступні вагітності можна проводити до тих пір, поки жінка розуміє та приймає ризики, а під час вагітності проводиться ретельний контроль.
Конфлікт інтересів
Автори заявляють, що у них немає конфлікту інтересів.
- Вагітність після 40 років - EGOM - Гінекологія та акушерство
- Мікробіота тканини печінки; етичний та його взаємозв'язок; n з h хворобою; Жирний жир і ожиріння
- Інтоксикація; n - мізопростолом у третьому триместрі вагітності; n Прогрес у акушерстві та
- Геморой при вагітності Чому вони з’являються Гінекологія
- Хвороба h; Жирний жир призводить до відмови виробництва; n Жирова хвороба печінки призводить до