Четвер, 10 вересня 2009 р
- Функція печінки (її здатність виводити контрастну речовину з крові та виводити її з жовчю)
- Прохідність та стан жовчних проток
- Потужність концентрації та потужність спорожнення жовчного міхура
- Оральна холецистографія
- Оперативна холангіграфія - хірургічна або Mirizzigrafia
- Післяопераційна або «Т» -трубка або холангіографія Кера
- Ендоскопічна ретроградна холангіографія-панкреатографія
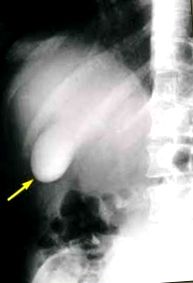
Це дослідження допомагає нам вивчати жовчний міхур шляхом введення контрастної речовини. Дослідження проводиться, щоб побачити місце розташування, форму, експлуатацію та можливу кваліфікацію .
Показання:
- Холелітіацис (наявність кальцифікатів або каменів у жовчному міхурі)
- Холецистит
- Новоутворення
- Пасажири з блювотою
- Рясна діарея
- Обструкція пілоричного відділу
- Синдром мальабсорбції
- Важка іптеригія
- Функціональний розлад печінки
- Гепатоцелюлярна хвороба (гепатосотос)
- Комбінована гепаторенальна недостатність
- Вагітність
- Гіперчутливість йодного контрасту
Перш ніж мати змогу призначити пацієнта призначенню, їм слід запропонувати лабораторне дослідження для виявлення функції печінки та альбумінемії. Перед призначенням їх також слід запитати, чи проводилось дослідження коли-небудь, якщо відповідь ТАК, ми запитуємо, чи не було у вас побічної або алергічної реакції .
Потім роблять анамнез, запитуючи його щоденний стілець, і відповідно до цього, якщо у пацієнта нормальний стан або діарея, йому дають дієту за 24 години до дослідження; Якщо у пацієнта запор, йому слід надати 48-годинну дієту перед дослідженням. Це робиться для того, щоб під час проведення досліджень фекальні речовини та/або гази не заважали досліджуваному, щоб таким чином поставити хороший діагноз.
Важливість дієти слід також пояснити пацієнту, щоб співпрацювати з ним. Крім того, пацієнту слід сказати, з чого складається дослідження, та проінструктувати, як приймати контрастну речовину. Що після прийому контрастної речовини, якщо починається блювота або діарея, спостерігайте за часом, коли вони починаються. Якщо вони починаються до 2 годин після прийому контрастної речовини (дослідження проводити не можна, оскільки воно буде вигнано до того, як воно може бути поглинене).
Контрастне середовище:
Контрастне середовище - це водорозчинний йод у капсулах. .
Відповідно до ваги пацієнта буде даватися певна кількість контрастної речовини.
- Якщо пацієнт важить більше 65 кг. Вам буде наказано приймати 12 капсул з інтервалом у 10 хвилин між кожною капсулою та приймати їх великою кількістю води.
- Якщо пацієнт важить менше 65 кг. Вам буде наказано приймати по 6 капсул з інтервалом у 10 хвилин між кожною капсулою та приймати їх великою кількістю води.
Якщо жовчний міхур спостерігається на зубному нальоті, тест Бойдена проводиться для вивчення скоротливості того самого, що призводить до евакуації жовчного міхура. Він полягає в тому, щоб дати пацієнту жирну їжу або комерційну речовину на масляній основі (холецистокінетична: емтобіль ) почекайте 30 хвилин і зробіть рентгенографію таким же чином, там ми побачимо, чи не стискався жовчний міхур. Він класифікується відповідно до його скоротливості в:
- Normotonica: якщо вона скорочується наполовину або на третину
- Атонічний: якщо нічого не укладено
- Гіпертонічна: якщо вона скорочується більше третини
- Гіпотонічний: якщо він мало стискається
- Пацієнт не приймав контрастну речовину
- Я зригую контрастну речовину протягом 2 годин після її прийому
- Відсутність всмоктування контрастної речовини через хвору дванадцятипалу кишку або діарею
- У разі гіпоальбумінемії
- Печінка не метаболізувала контрастну речовину
- Контрастне середовище не потрапляє в жовчний міхур через закупорку проток або через камені, або через інші патології різної етіології
- Функціональні розлади жовчного міхура
- Тому що пацієнта вже зібрали
- AP
- ПА
- OAD
- ПРОФІЛЬ
Діафрагму слід брати з усього правого верхнього квадранта від останнього ребра до декількох міліметрів нижче гребеня клубової кістки. Використовується пластина 24 х 30 см.
Це помутніння жовчних проток під час хірургічного акту. Це має велике діагностичне значення, оскільки забезпечує нам не тільки точну та швидку анатомію внутрішньо- та позапечінкових проток, але й локалізацію безсимптомних каменів, до яких хірурги не можуть дістати пальпацією, або тому, що вони занадто малі, або тому, що вони в місцях важкого доступу.
Протипоказання:
Те, що операцію не можна проводити з будь-якої причини або патології.
Робота техніка в операційній:
- Покладіть шасі з антидифузором на операційний стіл (поточні мають визначене місце) до прибуття пацієнта
- Очистіть мобільний блок, дугу "С" і накрийте стерильним чохлом, щоб уникнути негативних впливів слідів пилу або будь-яких інших елементів під час роботи.
- Розмістіть обладнання у відповідному положенні та легко маневруйте
- Підключіть та перевірте справність роботи обладнання
- Майте під рукою 2 0 3 шасі, якщо вам доведеться повторити
- Як тільки пацієнт приїде, зробіть необхідні регулювання так, щоб правий верхній квадрант був центрований в центрі пластини.
- Відрегулюйте технічні значення
- Завжди дбайте про поле, щоб все було стерильно
- Носіть відповідний одяг: і стерильний (або стерильний камзол на обох) шапочка (жіноча) шапка (чоловіча) підборіддя, рукавички та черевики
Це можна зробити в 2 етапи
1-й раз: після оголення, дренування та дослідження жовчних проток та після видалення жовчного міхура прибуває втручання техніка, де хірург бере канюлю Агірре або катетер. І робить прокол безпосередньо на кістозній культі (після видалення жовчного міхура), починаючи вводити (без бульбашок) контрастну речовину. У цей час анестезіолог проводить пацієнтам апнеси, а технік робить постріл.
Другий час пробірки в "Т" або пізно: Якщо вважається, що може бути якийсь конкремент, хірург поміщає трубку в "Т" або Кер або Зонда Пес (менше використовується) для підтримки післяопераційного дренажу, трубка в "Т "розміщується шляхом з'єднання однієї частини Т із загальною печінкою, іншої - з жовчовивідною протокою, а довга частина видаляється через куксу кісти до зовнішньої черевної стінки. Нова ін’єкція контрастної речовини робиться шляхом під’єднання шприца з контрастом до довгого кінця Т. Знову ж таки анестезіолог апноє пацієнта та технік виконує постріл, щоб отримати новий запис.
Контрастне середовище:
Іонні водорозчинні (неспецифічні) від 10 до 20 см3 можна використовувати більш-менш залежно від стану доріг, оскільки якщо вони сильно розширені, можна використовувати більше. Зазвичай розбавляють 50% фізіологічним розчином (наприклад: 5 см контрастної речовини та 5 см фізіологічного розчину). У нас є такий варіант, оскільки іноді чисто контрастне середовище маскує невеликі обчислення і не може бути візуалізовано.
Торгова назва:
Ангіографін, трийосон та ін.
Матеріали:
- Обладнання RX (дуга "С")
- Шасі 24 х 30
- 24 х 30 антидифузор
- Канюля або катетер Агірре
- Трубка "T" або Kehr або zonda Pece
- Шприц
Вперше інтраопераційна рентгенографія
Післяопераційна холангіографія
Це контрастне дослідження жовчних проток через трубку в "T" або Zonda Pece, яка розміщена для підтримки дренажу.
Підготовка пацієнта:
Транспарієтогепатична холангографія
Це контрастне дослідження жовчної протоки через шкіру за допомогою голки Чіба.
Це показано в диференціальній діагностиці внутрішньопечінкових колоктазів та позапечінкових обструкцій. Застосовується у пацієнтів з медіазіями, коли етологія обструкції не з’ясована.
- Кваліфікаційний розлад, може спричинити кровотечу.
- Жовчні інфекції.
- респіраторні захворювання.
- Ацит (запалення живота).
- Анемія.
- Гострий живіт.
- Гепатит Б.
Підготовка пацієнта:
Ви повинні мати пост від 6 до 8 годин, ви повинні взяти лабораторний аналіз протромбінового часу та коагуляції.
- Барабан, що містить: поле для очей, стерильне поле, марлю, пов’язки.
- Голка чіба: довжина 15 см, внутрішній діаметр 0,5 мм і зовнішній діаметр 0,7 мм і має скошений кут 30 ° з нерозбірної сталі.
- Роз'єм 20 см
- масляна муха 19, 21
- бістути
- 3 або більше шприців розміром 10 або 20 см3
- голки для вливання тканин
- анестетик: лідокаїн 1%
- стерильні рукавички
- кокер затискач
- антисептик
- первінокс
- стрічка
- бавовна
- алкоголь
- 3-ходовий ключ
- Балій (Діасепан) 2 міліграми, лише в деяких випадках можна використовувати.
Після того, як пацієнт прибув на службу, його просять роздягтися і одягнути відкриту мантію вперед.
Його поміщають в лежачий або спинний пролежні, металевий маркер (монета або свинцевий лист) поміщають у мечоподібний відросток, який буде служити орієнтиром для розміщення голки.
Попередньо робиться табличка для перевірки технічних значень, положення пацієнта (права проекційна проекція)
Далі шкіру правого підребер’я покривають первіноксом і поміщають очне поле, потім шкіру та підшкірну клітинну тканину вливають 1% лідокаїном; Проводиться після невеликого розрізу в місці проколу, який знаходиться на рівні середньопахвової лінії між 7-м та 8-м міжребер'ями.
Голку вводять паралельно столу в напрямку лівого мозку, під час введення пацієнта просять затримати дихання, поки він не відчує відчуття перенесення.
Коли каналікули досягнуті і якщо при аспірації спостерігається жовч, це тому, що ми знаходимося в потрібному місці, аспірація жовчі проводиться шприцом, який потім замінюється іншим, що містить контрастну речовину, що має таку ж кількість жовчі що було видалено. Раніше до шприца був підключений роз'єм, який дозволить рентгенологу рухатись руками і МК вводиться, якщо все позитивно, дослідження на цьому закінчується.
- Спинний пролежень
- OAD
Він включає аспірацію контрасту, введений контраст і деяку кількість жовчі для досягнення полегшення в розміщеній системі. Всі інструменти видаляються, знову проводиться асепсія і на місце, закріплене клейкою стрічкою, накладається пов’язка.
Після обстеження пацієнт повинен відпочити протягом доби, де необхідно контролювати рану та життєві показники.
Ендоскопічна ретроградна холангіопанкреатографія
Це протиставлене дослідження жовчних проток за допомогою ендоскопа; Це частина того, що сьогодні відомо як інтервенційна рентгенологія, оскільки вона перестає бути діагностичною та терапевтичною.
Основна програма CPRV. Це оцінка можливих захворювань підшлункової залози або жовчних проток, технік дозволяє нам зробити біопсію, зішкріб та аспірацію в обох протоках.
Крім того, у цій техніці є дуже цінні втручання, такі як папілоктомія та видалення каменів у жовчній протоці. Показання згруповані у три великі групи:
- Обструктивна жовтяниця невідомої етіології.
- Діагностика захворювань підшлункової залози.
- Сильний біль у животі невідомого походження (з клінічною підозрою на захворювання жовчовивідних шляхів або підшлункової залози).
- Стеноз стравоходу.
- Непрохідність шлунка на рівні пілоруса.
- Важкі захворювання легенів.
- Гепатит Б.
- Холангіт та гострий панкреатит.
- Кинув.
- Вагітність.
Підготовка пацієнта:
Швидко від 6 до 8 годин.
- Кошик або переносний стіл з: волоконно-оптичним ендоскопом із побічним зором.
- Аспіраційний пристрій.
- Канюляційний зонд.
- Спальний кошик.
- Енфінктероктомія скальпель.
- Діатермний блок для електрокоагуляції.
- Шприц різних розмірів.
- Масло муха 19.21.
- Реанімаційна команда.
- Анестезуючий спрей: лідокаїн для анестезії глотки.
- Канюля.
- Неспецифічне водорозчинне йодоване контрастне середовище.
Контрастна середня доза:
Від 1 до 2,5 мл для підшлункової залози, від 5,5 до 9,5 для жовчних проток, загалом від 8 до 12 мілілітрів.
- Bailum (Diazzepan).
- Бускопан.
- Атропін.
- Реліверан.
Заздалегідь пояснивши метод обстеження, пацієнт повинен почуватися впевнено. Щоб виключити наявність аневризми аорти або обструкції стравоходу або шлунка, важливо попередньо виконати простий рентген грудної клітки та рентгенологічне дослідження барію на стравохід і шлунок та простий рентген черевної порожнини, щоб перевірити, чи немає класифікація підшлункової залози.
Пацієнт перебуває в положенні лежачи на спині і вводиться в руку внутрішньовенно для седації пацієнта (Діазепан), якщо пацієнт не співпрацює. Для контролю інсаляції атропін вводять відразу після обстеження.
Для перевірки технічних значень отримують прості черевні плівки, після чого проводять ендоскопію з пацієнтом у лівому боковому пролежні після анестезії глотки. Ендоскоп потрапляє через рот до дванадцятипалої кишки, вивчаючи та аналізуючи всі ділянки, через які проходить.
Коли він досягає пілору, пошуковий або глюкагон вводять внутрішньовенно для отримання парелітичної клубової кістки. Бункер, будучи антихолінергіком, розслаблює пілор, дозволяючи ендоскопу легше проходити, і в той же час досягнення ампули тіста дозволяє його легше ідентифікувати. Для успішного зондування ампули необхідно отримати фронтальний вигляд її входу; в цей момент ми розміщуємо катетер через один з робочих каналів ендоскопа і приступаємо до ін'єкції контрастної речовини шприцом на іншому кінці катетер. Завдяки цьому ми піддали небезпеці протоку підшлункової залози, все це повинно бути зроблено з суворим рентгенологічним контролем. Рентген роблять, як тільки контрастна речовина досягла хвоста підшлункової залози, ін’єкцію слід негайно припинити, оскільки контрастна речовина не повинна досягати бічних гілок підшлункової протоки або коли пацієнт відчуває біль.
Після закінчення дослідження підшлункової залози ендоскоп виводиться в шлунок і виготовляється більше пластин підшлункової залози, і всі вони повинні бути взяті швидко, оскільки контрастна речовина усунена.
Розшарування контрастної речовини у напрямку до паренхіми підшлункової залози може спричинити панкреатит, тому ін’єкцію контрасту слід призупинити, як тільки він досягне хвоста підшлункової залози, потім каталогізується жовчний проток, потім вводять контрастну речовину і пластинки.
Ендоскоп видаляють, як тільки візуалізуються жовчні протоки. Після закінчення дослідження пацієнта слід утримувати протягом декількох хвилин до відновлення чутливості глотки, а потім відправити додому.
Варіант базової техніки:
Застосування ендоскопічної трансдуоденальної папіллоктомії та селективна катетеризація проток дозволяє нам взяти зразок жовчі або панкреатичного соку і таким чином провести біохімічний аналіз. Внутрішньопротокова біопсія протоки підшлункової залози та витяг каменів через спальний кошик набули великої популярності останнім часом, настільки, що можна протезувати.