Колопроктологія - це область хірургії, яка займається лікуванням захворювань, що вражають товсту кишку (товсту кишку), пряму кишку та задній прохід. В основному його можна розділити на два основні розділи: всі стани, що стосуються товстої кишки і прямої кишки (колоректальний рак, хвороба Крона, виразковий коліт, дивертикулярна хвороба, ректоцеле, запор, нетримання, продихи ...), і ті, що впливають на задній прохід та область перианального або навколо заднього проходу (геморой, шкірні клапті або молюски, перианальні та ректовагінальні нориці, пілонідальний синус або крижово-куприковий свищ, кондиломи, тріщини, перианальні абсцеси, ...).
У нашому відділенні ми лікуємо будь-який тип патології найкращими технічними засобами та різними хірургічними підходами, виконуючи будь-які операції на товстій кишці та тонкому кишечнику за допомогою лапароскопії, що зменшує кількість ускладнень, покращує післяопераційний комфорт та скорочує перебування в лікарні.
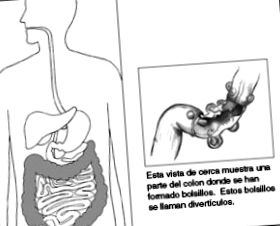
Дивертикули товстої кишки - це мішки слизової, які грижували через м’язові шари в слабких місцях стінки товстої кишки.
Коли слід оперувати дивертикули товстої кишки?
Дивертикули товстої кишки слід оперувати, коли є ускладнення. Найбільш поширеними є гостре запалення (дивертикуліт), кровотеча, перфорація або повторні епізоди дивертикуліту.
Під час екстреної хірургічної операції з приводу дивертикулярної хвороби в більшості випадків втручання включає резекцію ураженого сегмента товстої кишки та створення тимчасової колостоми, яку зазвичай можна видалити в рамках іншої нової запланованої операції; в той час як планова операція з приводу дивертикулярної хвороби складається з резекції товстої кишки, де більше дивертикулів, і анастомозу (зрощення між кінцями).
Ця остання запланована операція може бути виконана лапароскопічно.
Рак прямої кишки виникає, коли нормальні клітини товстої або прямої кишки змінюються і починають безконтрольно рости, утворюючи пухлину. Пухлина може бути доброякісною, злоякісною або раковою. У більшості випадків рак починається як поліп (який є наростом на стінці товстої кишки або прямої кишки), який з часом стає злоякісним. Запобігти утворенню колоректального раку можна за допомогою колоноскопії кожні кілька разів та видалення поліпів. Існують схильні до колоректального захворювання, такі як сімейний поліпоз товстої кишки з незліченними поліпами по всій товстій кишці.
Більшість колоректальних пухлин називаються аденокарциномами, в основі яких лежать клітини кишкової стінки, що вироджуються. Іншими менш частими пухлинами є карциноїдні, шлунково-кишкові стромальні пухлини (GIST), лімфоми, плоскі клітини.
Що таке клініка колоректального раку?
Основним симптомом раку прямої кишки є кровотеча через задній прохід (ректальна кровотеча), яке може виникати з кров’ю, змішаною зі стільцем, або червоною кров’ю у пухлинах, найближчих до заднього проходу. Іноді він дебютує без кровотечі. В інших випадках кишкова непрохідність виникає внаслідок розростання пухлини в просвіті товстої кишки, яка в кінцевому підсумку повністю закриває її, викликаючи запор, здуття живота та нудоту/блювоту. Втрата ваги. Відсутність апетиту. Втома.
Як діагностується колоректальний рак?
Основним діагностичним тестом для діагностики раку прямої кишки є колоноскопія, яка дозволяє візуалізувати місце розташування пухлини та взяти біопсію для остаточного патологічного діагнозу. Якщо неможливо провести повну колоноскопію, можна провести рентгенологічне дослідження, таке як барієва клізма з контрастом або віртуальна колоноскопія.
На додаток до колоноскопії, необхідно провести розширене дослідження, щоб знати, чи рак обмежений лише товстою кишкою або прямою кишкою, чи, навпаки, є локорегіональні або віддалені метастази в інших органах. Ці тести включають торакоабдомінальну комп’ютеризовану осьову томографію (КТ), повний аналіз із специфічними онкомаркерами, а у випадку раку прямої та анальної каналів проводять ядерно-магнітний резонанс малого тазу (МРТ).
Залежно від локалізації колоректального раку слід виконати іншу операцію і, залежно від ступеня розширення, закінчити лікування хіміотерапією, променевою терапією або тим і іншим. Класично колоректальний рак можна розділити на 5 зон залежно від його локалізації: висхідна товста кишка, поперечна ободова кишка, низхідна товста кишка, сигмовидної кишки і прямої кишки. Загалом, весь колоректальний рак, який знаходиться не дуже близько до заднього проходу, тягне за собою видалення більш-менш широкого сегмента товстої кишки з анастомозом. Однак пухлини з низьким рівнем прямої кишки передбачають видалення апарату анального сфінктера та остаточну колостому.
Запальна хвороба кишечника (ВЗК) включає два типи хронічних захворювань, які вражають кишечник: виразковий коліт (UC) та хвороба Крона (CD). Обидва вони мають періоди активності, під час яких з’являються характерні симптоми (хронічна діарея, судоми, біль у животі, лихоманка та втрата ваги), а також періоди без симптомів, коли пацієнти можуть вести нормальне життя.
При UC запалення виникає у вигляді виразок, які є більш-менш глибокими в залежності від тяжкості захворювання, але не виходячи за межі стінок травного тракту, розташованих у слизовій оболонці товстої кишки (товстої кишки) і дуже часто також в прямій кишці.
Хоча CD дуже часто вражає товстий кишечник, він також часто впливає на остаточну ділянку тонкої кишки (клубової кишки), а також може викликати запалення будь-якої ділянки травного тракту від рота до заднього проходу. Запалення починається з виразок, які з часом можуть виразкуватися і еволюціонувати до звуження стінки травного тракту або свищів, які іноді можуть проходити через усі його шари і досягати інших сусідніх структур.
Коли оперувати IBD?
Основним методом лікування є боротьба із спалахами хвороби за допомогою фармакологічного лікування.
Пацієнти з UC: загалом, зазвичай призначають аміносаліцилати (із групи 5-ASA та похідні саліцилової кислоти), такі як сульфасалазин або месалазин. Деяким пацієнтам із більш важким захворюванням можуть знадобитися інші препарати з імунодепресивним ефектом, такі як азатіоприн, 6-меркаптопурин або метотрексат, а в деяких випадках і новіша група препаратів, таких як анти-ФНО (інфліксимаб або адалімубаб).
Пацієнти з CD: аміносаліцилати не призначені для полегшення симптомів при епізодах активності та, як правило, мають менше показань, ніж при UC. Зазвичай призначають пероральні кортикостероїди, а в деяких випадках також необхідні імунодепресивні препарати та препарати проти TNF.
Хірургічне лікування залишається у випадках, коли захворювання неможливо контролювати за допомогою лікарських засобів. Це є більш необхідним для пацієнтів із CD; Близько 80% цих пацієнтів потребуватимуть хірургічного лікування після 20 років захворювання з резекцією кишечника з можливим недоліком того, що хвороба може повторитися. Однак у пацієнтів з операцією на товстій кишці UC (колектомія) може бути лікувальною в кишечнику, хоча симптоми, розташовані поза травної системи, можуть зберігатися.
Це грижа передньої стінки прямої кишки у напрямку до задньої частини піхви, з’являється маса, яка може виступати крізь неї. Часто асоціюється з випаданням інших структур тазового дна (шийки матки, матки, сечового міхура).
Основні симптоми - запор, неповна евакуація, анальне нетримання, відчуття ваги, біль при статевому акті (диспареунія), ураження піхви, випадання статевих органів ...
Залежно від екстеріоризації їх можна розділити на кілька ступенів:
- I ступінь: Найбільш дистальний край пролапсу (Bp) знаходиться вище дівочої пліви.
- II ступінь: Самий дистальний край пролапсу опускається до дівочої пліви або менше ніж на 1 см нижче неї.
- III ступінь: Точка Bp виступає більше ніж на 1 см нижче дівочої пліви.
- IV ступінь: повна вагінальна еверзія.
Як оперується ректоцеле?
РЕКТОЦЕЛІ, ПОВ'ЯЗАНІ З ВІДОМНИМ ПРОЛАПСОМ
Гістеректомізовані пацієнти:
Він утворюється при спуску піхвового склепіння, яке «затягує» пряму кишку.
Найголовніше - це зафіксувати піхвовий купол:
- Вагінальний шлях, призначений для жінок похилого віку, що стосується хірургічного втручання, необхідного для переднього відділення.
- Черевний шлях шляхом лапароскопічної або відкритої кольпосакропексії, фіксація прямої кишки та піхви шляхом імплантації сітки, закріпленої на крижовому мисі.
Пацієнти з маткою:
- Пацієнти з гістероцеле, ректоцеле та цистоцеле матки та ІІІ ступеня піддаються гістеректомії та передній та задній кольпорафіям.
- У меншій мірі або для збереження матки виконують кольпопексію крижів, утримуючи параметрію сіткою, закріпленою на дні ректовагінальної перегородки.
ПОСТЕРІОРНА КОЛПОРФІЯ: Поздовжня пластифікація ректовагінальної фасції та ділянки надлишкової слизової оболонки піхви.
Якщо це викликає обструктивну дефекацію внаслідок ректальної інвагінації, резекцію ректоцеле можна виконати ендоанально, використовуючи техніку кругового степлера (STARR-PPH®).
Останні новини
Де нас знайти
Нещодавні логіни
- Життя після операції з приводу раку
- Здорове харчування після свят
- Малага до Дня
- Грип
- Гострий апендицит: випадок Іско
Корпоративна соціальна відповідальність
- ОПЕРАЦІЯ НА СТЕНІ НА ГРЕНІЯХ - Instituto Quirúrgico de Andalucía IQA
- Хірургія патологічного ожиріння в Малазі - Instituto Quirúrgico de Andalucía IQA
- Блог - Сторінка 7 з 10 - Інститут ожиріння
- Блог IST - Блог Інститут безпеки праці - IST Захоплений життям
- ЗАКРИТТЯ КОЛОСТОМІЇ В АСА, ЖУРНАЛ ХІРУРГІЇ, ЗДОРОВ'Я, МЕДИЦИНИ