Лікування бета-клітинної хвороби підшлункової залози, як правило, хірургічне; у переважній більшості випадків він забезпечує повне лікування. Це слід робити лише тоді, коли діагноз доведений. Ексклюзивне медикаментозне лікування може розглядатися, коли гіпоглікемію можна контролювати лише за допомогою дієти або з невеликими дозами діазоксиду, що добре переносяться, або коли клінічний стан пацієнта може збільшити ризик хірургічного втручання. Успішна передопераційна підготовка дозволяє хірургу бути більш консервативним під час лапаротомії, якщо виникають труднощі з ідентифікацією, локалізацією або видаленням пухлини, або при наявності мікроаденоматозу, гіперплазії або незидіобластозу або виникнення ускладнень. Для переважної більшості злоякісних інсуліном потрібно медичне лікування, оскільки лише зрідка їх можна вилікувати за допомогою операції. Лікування інсуліноми протигормональне; для злоякісної інсуліноми вона є антигормональною та протипухлинною.
Вибір розрізу залежить від конституції тіла пацієнта. У худих і маленьких пацієнтів розріз по середній лінії. Навпаки, тим, хто страждає ожирінням або з широким реберним краєм, двосторонній підреберний розріз є більш корисним. Метою операції у пацієнтів з пухлинами острівцевих клітин є їх ідентифікація, статус та видалення. Хірург повинен видалити пухлину таким чином, щоб захворюваність та смертність хірургічного втручання були меншими, ніж ті, що викликані природною історією пухлини. Важливо знати природний анамнез, патологічний стан цих пухлин, очікуваний успіх процедури, тривалість життя з резекцією, швидкість негайних або пізніх ускладнень та наявність альтернативних варіантів медикаментозного лікування захворювання.
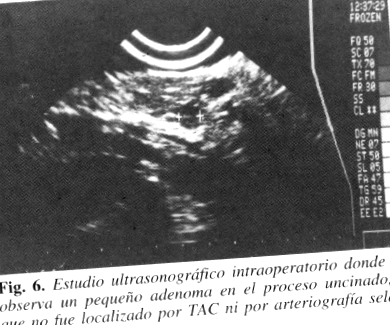
Більшість експертів рекомендують оперувати пацієнтів з острівцевоклітинними пухлинами, оскільки деякі з них можуть бути злоякісними, а тому, що медичне лікування контролює лише ознаки та симптоми, і, крім того, їх резекція є єдиним лікувальним методом лікування.
Однак майже загальна панкреатектомія або панкреатикодуоденектомія може бути необхідною, особливо у пацієнтів із злоякісною інсуліномою; перший буде показаний у немовлят із доведеним дифузним мікроаденоматозом. Для переважної більшості злоякісних інсуліном потрібно медичне лікування, оскільки лише зрідка їх можна вилікувати за допомогою операції.
Лікування
1. При доброякісних захворюваннях
Дієта. Наріжним каменем для лікування інсуліноми та інших форм гіперінсулінізму є дієта. Пацієнти часто уникають симптомів гіпоглікемії, скорочуючи кількість годин між прийомами їжі. Незважаючи на те, що пухлина іноді може стимулюватися до секреції інсуліну при попаданні вуглеводів, обмежувати його споживання недоцільно. Кращі вуглеводи, що поглинають повільніше (крохмаль, рис, хліб, картопля). Під час гіпоглікемічних епізодів показані деякі форми швидкого всмоктування (уугос плодів з додаванням глюкози або сахарози).
У пацієнтів з важкою та рефрактерною гіпоглікемією застосування внутрішньовенної інфузії глюкози разом із підвищеною вуглеводною дієтою полегшить гіпоглікемію в достатній мірі для встановлення додаткової терапії.
Натрійуретичний діазоксид та бензотіадіазини. Діазоксид своїми потужними гіперглікемічними властивостями зобов’язаний двом ефектам (81). Він безпосередньо пригнічує вивільнення інсуліну бета-клітинами завдяки стимуляції альфа-адренергічних рецепторів. Вони також мають екстрапанкреатичну гіперглікемічну дію, ймовірно, внаслідок інгібування циклічної АМФ-фосфодіестерази. з подальшим підвищенням рівня циклічного АМФ у плазмі крові та посиленням глікогенолізу. Високі дози діазоксиду. для його впливу на затримку натрію. може викликати набряк. Додавання бензотіадіазину (трихлорметиазиду) не тільки коригує або запобігає набряку, але й синергізує гіперглікемічний ефект діазоксиду. Пацієнти з генігними інсуліномами, втручаючись, можуть лікуватися дозами діазоксиду від 150 до 450 мг/добу в комбінації з трихлорметиазидом від 2 до 8 мг/добу.
Аналог соматостатину тривалої дії. Найкраща альтернатива медикаментозному лікуванню інсуліноми. це, здається, октреотид ацетат (Сандостатин), оскільки він значно знижує рівень інсуліну і повертає рівень глюкози до норми у 50-60% пацієнтів (82). Це також зменшує відповідь інсуліну на провокаційні тести та вивільнення вторинних пептидів. Інгібування GIP. ще один з ефектів октреотиду. Сприяє зниженню рівня циркулюючого інсуліну. У пацієнтів із синдромом MEN 1 та гіперпаратиреозом. може бути важливо спочатку виконати паратиреоектомію, оскільки гіперкальціємія може перешкоджати ефективності терапії октреотидом.
Пропранолол. Існує дуже мало повідомлень про застосування пропранололу, пов’язаного зі зниженням рівня інсуліну та полегшенням гіпоглікемії при доброякісних або злоякісних інсуліномах. Shaklai та співавт. (83) відзначають, що для пацієнтів з генігними інсуліномами було достатньо 80 мг на добу, тоді як для злоякісних пацієнтів, у яких стрептозотин був недостатньо ефективним, було потрібно 640 мг/день.
Блокатори кальцієвих каналів (верапаміл, дилтіазем) застосовувались із різними результатами. Застосування глюкокортикоїдів, які посилюють глюконеогенез та викликають інсулінорезистентність. Вони можуть допомогти стабілізувати рівень глюкози в крові на прийнятному рівні. Глюкагон також може їх підвищувати, але одночасно стимулює вивільнення інсуліну.
Фенітоїн (Ділантил). Показано, що цей протисудомний засіб in vitro інгібує вивільнення інсуліну. Він успішно застосовується для контролю рефрактерної гіпоглікемії (84). Однак лише у третини або менше пацієнтів з інсуліномою цей ефект є клінічно важливим. При його застосуванні можуть виникнути атаксія, ністагм, мегалоластична анемія та гіпертрофія ясен.
2. При злоякісній хворобі
Стрептозотоцин Це був перший ефективний протипухлинний засіб, що застосовується для лікування злоякісних інсуліномів (85, 86). Це антигіотик широкого спектра дії та природний виробник нітросечовини, який викликає селективне руйнування клітин підшлункової залози гети. Він здатний контролювати гіпоглікемію, а також зменшувати розмір пухлини у 50% пацієнтів з функціонуючими злоякісними інсуліномами. Загалом лікування значно продовжує життя. На жаль, він надає токсичну дію на нирки, печінку та систему кровотворення. Один з найбільш часто використовуваних режимів дозування становить 0,5-2 г/м2 щотижня внутрішньовенно (85).
Стрептозотоцин плюс фторурацил. Комбінація цих двох препаратів, що вводяться внутрішньовенно, має перевагу над одним лише стрептозотацином у загальній частоті відповіді (63% проти 36%) і в повній відповіді (33% ІС. 12%) у пацієнтів з розвиненою карциномою острівців. Найчастіше застосовується дозування: стрептозотацин 0,5 г/м2 протягом 5 днів поспіль у поєднанні з 5-ФУ. 0,4 г/м2 щодня протягом 5 днів поспіль. Курси терапії повторюють кожні 6 тижнів.
Іншими використовуваними агентами були: Мітраміцин, Адріаміцин, Флоксуридин та Мітоміцин С.
- СОЛІТАРНИЙ СЛІПИЙ ЯЗИК, ХІРУРГІЙНИЙ ЖУРНАЛ, МЕДИЧНІ ЖУРНАЛ
- Лікування гострого холециститу у людей похилого віку в умовах невідкладної хірургічної операції проти медикаментозної терапії та
- Лікування обструкції; жовчний n в c; ncer p; ncreas Revista de Gastroenterología de México
- Лікування грижі діафрагми, хірургічне втручання та прогноз
- ЛІКУВАННЯ ХВОРОБИ ІРШШПРУНГА, ЖУРНАЛ МЕДИЦИНИ