ВИЗНАЧЕННЯ ТА ЕТІОПАТОГЕНЕЗ Топ
Інфікування Clostridioides difficile (до 2016 року Clostridium difficile) має діарею різної інтенсивності. Псевдомембранозний коліт (один з найсерйозніших проявів інфекції C. difficile) - це гостре діарейне захворювання, що характеризується появою жовтувато-сірих бляшок (псевдомембран) на поверхні слизової оболонки товстої кишки. Це найсерйозніша форма діареї, пов’язаної з антибіотиками → розділ. 4.28.1.3.
1. Збудник: токсини А і В, що виробляються грампозитивними паличками, анаеробами C. difficile, які процвітають у товстій кишці після застосування антибіотиків широкого спектру дії.
2. Водосховища та шляхи передачі: суша та зовнішнє середовище (особливо в лікарнях, будинках для тривалого медичного обслуговування, яслах), а також носії (5% дорослих, частіше людей похилого віку; до 50% новонароджених та немовлят) і хворий; травна (фекально-оральна) передача.
3. Фактори ризику, найважливішими з яких є поточна або недавня антибіотикотерапія (менше двох місяців). Високий ризик: кліндаміцин, фторхінолони, цефалоспорини (особливо II покоління та вище); помірний ризик: пеніциліни, макроліди, карбапанеми, ванкоміцин, метронідазол; низький ризик: аміноглікозиди, тетрацикліни, сульфаніламіди, рифампіцин, триметоприм). Іншими факторами є: госпіталізація (ризик зростає зі збільшенням тривалості госпіталізації) або перебування в центрах тривалої медичної допомоги, вік (ризик зростає з віком), важкі супутні захворювання (особливо численні, включаючи імунодепресивні стани), використання ІПП або Антагоністи рецепторів Н2), хірургічні втручання в черевній порожнині та підтримання носогастральної трубки. Ризик зараження C. difficile Це більше під час антибіотикотерапії і поступово зменшується з 1-го по 3-й місяць після її закінчення (у більшості пацієнтів симптоми з’являються на 1-му тижні антибіотикотерапії).
Чотири. Інкубаційний період та інфекційність: інкубаційний період зазвичай становить 2-3 дні, він може бути довшим (> 7 днів). Пацієнт заразний у період хвороби як безсимптомний переносний стан C. difficile .
КЛІНІЧНА КАРТИНА ТА ПРИРОДНА ІСТОРІЯ Верх
Основний симптом: діарея різної інтенсивності, від рідкого стільця до 30 водянистих стільців на день, рідко зі свіжою кров’ю. Крім того, колючий біль у животі в нижніх квадрантах, лихоманка, у більш важких випадках дегідратація та шок. У багатьох пацієнтів перебіг легкого ступеня, а діарея спонтанно проходить протягом 5-10 днів після припинення антибіотикотерапії. У важких випадках смертність становить> 50%. У 20-25% пацієнтів часті рецидиви (у 3-5% навіть> 6).
Важкий перебіг інфекції діагностується, коли кількість лейкоцитів у периферичній крові становить ≥15000/мкл або кліренс креатиніну> 1,5 мг/дл (132,6 мкмоль/л).
У разі гіпотонії або шоку, кишкової непрохідності або токсичного мегаколону це класифікується як фульмінантний перебіг.
1. Виявлення етіологічного фактора
1) імуноферментні методи (дуже висока чутливість): глутаматдегідрогеназа (GDH) в калі (примітка: GDH виробляється як штами, що продукують токсини, так і нетоксинами), токсини A/B в калі
2) молекулярне тестування: ампліфікація нуклеїнової кислоти (наприклад, ПЛР) обраної області генів токсину A/B (NAAT)
3) культура для виявлення вироблення токсину ізольованим штамом C. difficile .
два. Інші лабораторні тести: лейкоцитоз, електролітні порушення, характерні для діареї та у важких випадках гіпоальбумінемія.
3. Ендоскопія товстого кишечника: Вона не використовується для виявлення інфекції C. difficile і не проводиться рутинно у пацієнтів із підозрою на інфекцію. Типове ендоскопічне зображення псевдомембранозного коліту: характерні сіро-жовті, жовтувато-золоті або медові бляшки діаметром від декількох міліметрів до 1-2 см. Вони покривають слизову прямої кишки, дистальну сигмоподібну і в
У 30% випадків лише права товста кишка. Вони можуть залишатися невидимими у пацієнтів із пригніченим імунітетом або хворих із запальними захворюваннями кишечника. Під час ендоскопії необхідно відібрати зразки для гістологічного дослідження.
4. Звичайний рентген живота: дозволяє діагностувати токсичний мегаколон.
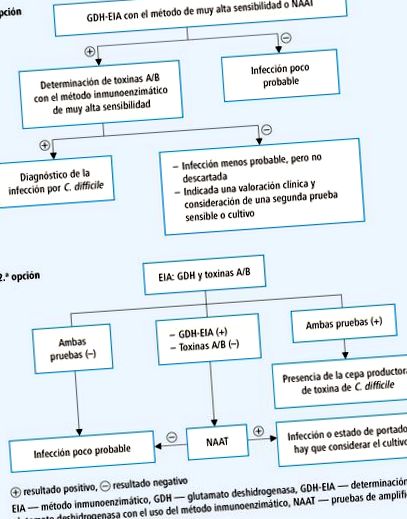
Діагноз інфекції C. difficile ставиться після виявлення присутності штам, що продукує токсин, у діарейному стільці пацієнта з типовими симптомами → Рис. 28-2. Настанови IDSA (2017) дозволяють NAT як єдиний тест для діагностики інфекції C. difficile.
Діагноз псевдомембранозного коліту ставиться на підставі ендоскопічної картини та підтвердження інфекції C. difficile. .
Діарея різної етіології (→ розділ 1.9, глава 4.28.1) на основі анамнезу та мікробіологічних досліджень. Виразковий коліт, що відрізняється постійною наявністю свіжої крові в калі та мікроскопічним зображенням чітких уражень слизової.
Нефармакологічне лікування
1. Більш легка форма: припиніть антибактеріальний препарат, який, як підозрюється, спричинив інфекцію. Коли лікування первинної інфекції є необхідним, змініть препарат на інший ефективний, але з меншим ризиком інфікування C. difficile: аміноглікозид, доксициклін.
2. Більш серйозна форма: госпіталізація необхідна для заміщення рідини та електролітів та корекції гіпоальбумінемії, а також для контролю ускладнень.
1. Перший епізод: коли симптоми не припиняються після припинення прийому антибіотика, у разі підтвердження зараження C. difficile і до результатів мікробіологічних досліджень у пацієнтів з високою ймовірністю зараження
1) форма, яка не відповідає критеріям важкої або фульмінантної інфекції → метронідазол PO 500 мг 3 × д протягом 10 днів, або ванкоміцин PO 125 мг 4 × д протягом 10 днів або фідаксоміцин PO 200 мг 2 × д протягом 10 днів
2) важка форма → ванкоміцин PO 125 мг 4 × д протягом 10 днів або фідаксоміцин PO 200 мг 2 × д протягом 10 днів
3) фульмінантна форма → ванкоміцин 500 мг 4 раз на день (або через назогастральний зонд) з в/в метронідазолом. 500 мг 3 × д; у разі кишкової непрохідності може бути розглянуто додаткове введення ванкоміцину у формі клізми у дозі 500 мг у 100 мл 0,9% NaCl 4 × д (разом із пероральним введенням). Не використовуйте препарати, що зменшують перистальтику (лоперамід, опіоїди).
1) перший рецидив → ванкоміцин PO 125 мг 4 разів протягом 10 днів, якщо перший епізод лікувався метронідазолом, або тривалий прийом ванкоміцину з поступовим зменшенням дози (наприклад, 125 мг 4 разів протягом 10 днів -14 днів, 2 × d протягом 7 днів, 1 × d протягом 7 днів, потім кожні 2 або 3 дні протягом 2-8 тижнів), якщо перший епізод лікували ванкоміцином або фідаксоміцином; або фідаксоміцин PO 200 мг 2 × д протягом 10 днів, якщо перший епізод лікувався ванкоміцином
2) 2-й та наступні рецидиви → тривале введення ванкоміцину з поступовим зменшенням дози (як зазначено вище) або ванкоміцину PO 125 мг 4 × д протягом 10 днів, потім рифаксиміну PO 400 мг 3 × д протягом 20 днів, або фідаксоміцин РО 200 мг 2 × д протягом 10 днів або трансплантація кишкової флори.
Він складається з субтотальної колектомії. Це призначено терміново у будь-якому випадку ускладнення, що спричиняє гострий живіт (→ пізніше) або стійкий до лікування шок. Рекомендується також при важких формах захворювання, якщо консервативне лікування не дає результатів протягом 12-24 годин у пацієнтів віком> 65 років або при супутньому виразковому коліті або хворобі Крона.
Спостереження та спостереження повинні базуватися на клінічних проявах (позитивність мікробіологічних тестів може підтримуватися до
6 тижнів після завершення антибіотикотерапії). Поліпшення клінічного стану повинно бути очевидним протягом перших 3 днів і включати: зменшення кількості стільця, полегшення болю в животі, припинення лихоманки, зменшення лейкоцитозу. Якщо стан пацієнта погіршується або не змінюється через 5-6 днів лікування, це слід змінити.
Під час та після лікування від інфекції C. difficile уникати (наскільки це можливо) прийому інших антибіотиків (з інших причин, ніж інфікування C. difficile), через ризик зниження реакції на лікування та збільшення ймовірності рецидивів. Повторна поява симптомів через 3-21 день після закінчення лікування свідчить про рецидив захворювання.
1) Яскравий коліт та токсичний мегаколон → Розділ. 4.19.
2) Паралітичний ілеус.
3) Перфорація товстої кишки та перитоніт.
4) Набряки, вторинні після гіпоальбумінемії, спричинені втратою кишкового білка
Профілактика діареї, пов’язаної із застосуванням антибіотиків → розділ. 4.28.1.3. У лікарнях, центрах хронічної допомоги та денних центрах:
1) сувора гігієна рук (миття мильною водою; спиртові розчини менш ефективні)
2) використання рукавичок при догляді за хворими
3) дезінфекція приміщень активними продуктами від спор
4) ізоляція хворих, інфікованих C. difficile
5) правильне використання памперсів, особливо від пацієнтів та носіїв C. difficile
6) уникайте вимірювання ректальної температури.
Рис.28-2. Діагностичний алгоритм зараження C. difficile
- Середземноморська дієта ГРВІ 2 Інфекція та неврологічні хвороби - ТИЖДЕНЬ
- Вплив інфекції Trypanosoma cruzi та харчування на експресію рецепторів
- Штучний інтелект може допомогти розпізнати певні захворювання серця на ранніх термінах
- Вивчення мікробіоти кишечника, ключове значення для діагностики та лікування захворювань
- Значення загусника для пацієнтів з неврологічними захворюваннями