Клінічний випадок
Асцит плода: звіт про випадок та огляд літератури
Асцит плода: з огляду на випадок та огляд літератури
Rommy H. Novoa 1,2, a, Kerly Araujo 1, a, Jorge Mercado 2, a, Walter Castillo 1, b, Jaime Ingar 1, b, Walter R. Ventura Laveriano 1, b, Erasmo Huertas Tachino 1, b. Маріо І. Зарате Гірао 1, б, Антоніо Лімай Ріос 1, б, Рікардо Р. Сугахара Росаріо 1, б
1 Національний перинатальний інститут матері, Ліма, Перу
2 Великий національний університет Сан-Маркос, Ліма, Перу
постійний лікар гінекології та акушерства
b Гінеколог-акушер
АНОТАЦІЯ
Асцит плода визначається як наявність внутрішньочеревної рідини, яка може бути частиною генералізованого або ізольованого гідропу. Смертність від неімунного асциту, як внутрішньоутробного, так і новонародженого, становить приблизно 60%. Ми представляємо випадок асциту плода, не пов’язаного з гідропсом, і ми розглядаємо патогенез, клінічні особливості, діагностичний підхід та лікування цього стану плода та новонароджених.
Ключові слова: Асцит плода, водянка, неімунна.
АНОТАЦІЯ
Асцит плода визначається як наявність внутрішньочеревної рідини, яка може входити до складу гідропс широко поширений або ізольований. Смертність від неімунного асциту, як внутрішньоутробного, так і новонародженого, становить приблизно 60%. Випадок асциту плода, не пов'язаний з гідропс а також розглядаються патогенез, клінічний та діагностичний підхід та лікування цього стану плода та новонароджених.
Ключові слова. Асцит плода, водянка, не імунітет.
Вступ
Асцит плоду визначається як наявність внутрішньочеревної рідини, яка може входити до складу гідропс узагальнений або ізольований (1,2). Діагноз ставиться за допомогою ультразвукового дослідження, і у всіх випадках це патологічна знахідка. Існує два основних патофізіологічних механізми: імунний, обумовлений в більшості випадків материнсько-плодовою несумісністю резус-фактора, та неімунний, що зумовлений низкою причин (2-4). Протокол дослідження був запропонований Dreux та співавт. У 2014 р. І включає доплерографічну оцінку плоду середньої мозкової артерії, каріотип, пошук асоційованих вад розвитку та виключення інфекцій матері (1).
Смертність від неімунного асциту, як внутрішньоутробного, так і новонародженого, становить приблизно 60% (1) і зростає у зв'язку з гідропс і починати до 24 тижнів. Чутливість ультразвуку для виявлення причини асциту становить лише 51%. Белліні та ін. Відзначили, що причину асциту неможливо визначити у 17% випадків (5).
Випадок асциту плода, не пов'язаний з гідропс оцінюється в нашій службі, і переглядаються патогенез, клінічний та діагностичний підхід та лікування цього стану плода та новонароджених.
Клінічний випадок
Це 32-річна мультигеста, направлена до Національного інституту матері та перинаталів (INMP) з 35 тижнями гестаційного віку з діагнозами загрози передчасних пологів та історією амніотренажу через багатоводдя та асцит плода.
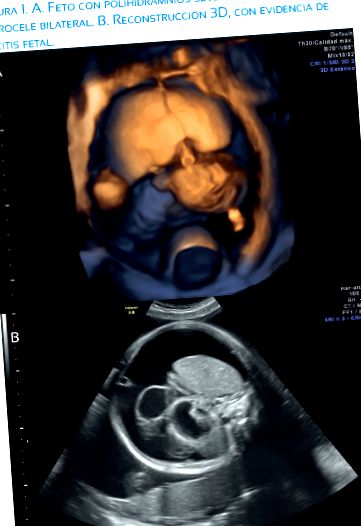
При оцінці УЗД було виявлено структурно нормальний чоловічий плід. Важке багатоводдя (ILA 36 мм) асоціювалося з асцитом плода без порушення гемодинаміки та двостороннім гідроцеле (малюнки 1, 2 та 3). Допплерівське дослідження показало індекс пульсативності (ПІ) артерії пупка (UA) 0,72, PI середньої мозкової артерії (MCA) 1,84 та PI венозної протоки 0,44. Жодних ознак анемії плода не виявлено з піковою систолічною швидкістю MCA 1,05 MoM або перфорацією сечового міхура або кишечника. Підвищена можливість хілозного асциту.
Запропоновано перервати вагітність плановим кесаревим розтином і продовжити дослідження в неонатальному періоді. Отримано новонародженого чоловічої статі, вагою 3 994 грами, зростом 47 см, Апгар 5 у хвилину та 8 у 5 хвилин. У матері в найближчий післяопераційний період спостерігалася гіпотонія матки, яка була вирішена за допомогою утеротоніків. Її виписали на третій день, без подальших ускладнень.
Фізичний огляд новонародженого виявив кулястий, розтягнутий, злегка пригнічуваний живіт, з позитивною тупістю та набряком, набряком у мішках мошонки (малюнок 1А), з такими лабораторними дослідженнями: гемоглобін 14,5, гематокрит 39, лейкоцити 8 480/мл (50% сегментований, наповнений 04%), креатинін 0,62 мг/дл, сечовина 18 мг/дл, нормальний профіль коагуляції, глобулін 1,34 г/дл та альбумін 3,1. УЗД виявило 63 мм печінки та наявність асциту; крім того, легке розширення ниркової миски в 11 мм. Під час госпіталізації він страждав жовтяницею. Неонатологія поставила діагнози гідропс неімунний, щоб виключити портальну гіпертензію проти кишкової лімфангіектазії.
Обговорення
Випадок хворого плодом з асцитом плода без гідропс, з ймовірним хилозним асцитом; мали нормальну морфологію та багатоводдя як ускладнення.
Асцит плода, який визначається як накопичення вільної рідини в порожнині очеревини плода при ультразвуковому дослідженні, завжди є ненормальною знахідкою зі змінним прогнозом, і його слід завжди вивчати (4). Поширеність важко встановити - прогноз був описаний для хілотораксу (0% смертності), а найгірший прогноз був для метаболічних відкладень (100% смертності).
Dreux et al (1) описали 100 випадків неімунного асциту плода (табл. 1), виявивши, що основною етіологією була сечостатева причина (38 випадків). Іншою важливою етіологією були захворювання органів травлення, запалення, хілоз та хвороби серця. Асцит асоціювався з гідропс плода в 31% випадків. Перинатальна смерть була зареєстрована у 12 випадках (12%); переривання вагітності було проведено у 48 випадках (48%), через наявність важких супутніх вад розвитку, а в 40 випадках (40%) отримано живого немовляти.
Опубліковано біохімічне дослідження 7 маркерів (1), як показано в таблиці 2. При асциті сечового походження спостерігали значне зменшення загальних білків (8,3 г/л проти 20 г/л) та травних ферментів порівняно з інші етіології. Активність травних ферментів була значно вищою при асцитах травного походження (атрезія тонкої кишки, муковісцидоз). Рівні мікроглобуліну В2 були вищими при інфекційному асциті. Особливих біохімічних характеристик асцитної рідини для генетичних синдромів не виявлено.
Представлена серія підтверджує поганий глобальний прогноз плодів з асцитом, досягаючи перинатальної смертності 60%. Показано, що при додатковому дослідженні асцитної рідини у всіх випадках виявлення етіології досягає 96% (1).
Діагностичний підхід Dreux et al (1) пропонує два етапи ведення вагітності з підозрою на асцит плода. Перший крок (рис. 4) складається з трьох різних процедур: а) детального УЗД, що включає доплерографію та систолічний пік середньої мозкової артерії (МКА); б) аналіз крові матері; і, 3) каріотип плода. Цей крок дозволяє досягти етіологічного діагнозу асциту плода в 63% випадків. На другому етапі (рис. 5) включається цитологія та біохімічний аналіз асцитної рідини. Після другого етапу етіологія асциту була визначена в 96% випадків.
У повідомленому випадку етіологічне дослідження асциту плода не було завершено через брак ресурсів. Попереджається важливість знання діагностичного підходу цієї патології, що включає адекватну УЗД та доплерографічну оцінку, каріотип, дослідження материнської крові та асцитної рідини плода; а також пренатальне та постнатальне управління.
Джерело фінансування: самофінансування
Конфлікт інтересів: автори заявляють, що у них немає жодних конфліктів інтересів
Процитувати як: Novoa RH, Araujo K, Mercado J, Castillo W, Ingar J, Ventura Laveriano WR, Huertas Tachino E, Zárate Girao MI, Limay Ríos A, Sugajara Rosario RR. Асцит плода: звіт про випадок та огляд літератури. Преподобний Перу Ginecol Obstet. 2019; 65 (1): 99-103 DOI: https://doi.org/10.31403/rpgo.v65i2160
Бібліографічні посилання
1. Dreux S, Salomon LJ, Rosenblatt J, Favre R, Houfflin-Debarge V, Broussin B, et al. Біохімічний аналіз асцитної рідини як допоміжний засіб для етіологічної діагностики: серія з 100 випадків неімунного асциту плода. Пренат Діагн. 2015; 35 (3): 21420. DOI: 10.1002/pd.4522 [Посилання]
2. Favre R, Dreux S, Dommergues M, Dumez Y, Luton D, Oury J-F та ін. Неімунний асцит плода: серія з 79 випадків. Am J Obstet Gynecol. 2004; 190 (2): 407-12. DOI: 10.1016/j.ajog.2003.09.016 [Посилання]
3. Zelop C, Benacerraf BR. Причини та природна історія асциту плода. Пренат Діагн. 1994; 14 (10): 941-6. DOI: 10.1002/pd.1970141008 [Посилання]
4. Boutall A, Urban MF, Stewart C. Діагностика, етіологія та результати асциту плода в лікарні Південної Африки. Int J Gynaecol Obstet. 2011; 115 (2): 148-52. DOI: 10.1016/j.ijgo.2011.04.011 [Посилання]
5. Bellini C, Hennekam R, Fulcheri E, Rutigliani M, Morcaldi G, Boccardo F, et al. Етіологія неімунного водянки плоду: систематичний огляд. Am J Med Genet A. 2009; 149 (5): 844-51. DOI: 10.1002/ajmg.a.32655 [Посилання]
6. Machmouchi M, Amin A, Lanjaoui I, Jacobs A, Hatoum C, Al Zahrani D. Вроджений хілозний асцит: звіт про чотири випадки та огляд літератури. Ann Saudi Med. 2000; 20 (56): 436. DOI: 10.5144/0256-4947.2000.436 [Посилання]
7. Левайн С. Первинні розлади лімфатичних судин - єдине поняття. J Педіатр Сур. 1989; 24 (3): 233-40. DOI: 10.1016/S0022-3468 (89) 80001-6 [Посилання]
8. Карагол Б.С., Зенцироглу А, Гьокче С, Кундак А.А., Іпек М.С. Терапевтичне лікування хілозного асциту у новонароджених: звіт про випадок та огляд літератури. Акта Педіатр. 2010; 99 (9): 1307-10. DOI: 10.1111/j.16512227.2010.01818.x [Посилання]
9. Bhardwaj R, Vaziri H, Gautam A, Ballesteros E, Karimeddini D, Wu GY. Хілозний асцит: огляд патогенезу, діагностики та лікування. J Clin Transl Гепатол. 2018; 6 (1): 105. DOI: 10.14218/JCTH.2017.00035 [Посилання]
10. Chye JK, Lim C, Van der Heuvel M. Хилозний асцит новонароджених - звіт про три випадки та огляд літератури. Pediatr Surg Int. 1997; 12 (4): 296-8. DOI: 10.1007/BF01372154 [Посилання]
Листування:
Роммі Хелена Новоа Рейес
Національний перинатальний інститут для матері, пр. Міро Кесада 941, Ліма 1
328 1012
Отримано: 12 листопада 2018 року
Прийнято: 10 грудня 2018 року
Опубліковано он-лайн: 20 лютого 2019 р
В Весь вміст цього журналу, крім випадків, коли він ідентифікований, перебуває під ліцензією Creative Commons
- Харчовий підхід при склеродермії відповідно до випадку
- З'являється новий і дивний випадок гепатиту, що передається людьми щурами
- Властивості хітозану, користь та протипоказання - Мета здоров’я
- Хілозний асцит у післяопераційному періоді правої гепатектомії
- Асцит - ч розлади; гадо і бачиш; жовчний міхур - Merck Manual versi; n для p; війни