до служби екстреної допомоги. Університетська лікарня Ла-Пас. Мадрид. Іспанія.
б Педіатр. CS Utebo. Сарагоса. Іспанія.
c Кардіолог. Університетська лікарня Мігеля Сервета. Сарагоса. Іспанія.
d Педіатр. CS Delicias Sur. Сарагоса. Іспанія.
Листування: L Escosa. Електронна адреса: [email protected]
Як цитувати цю статтю: Ескоса Гарсія Л, Травер Кабрера П, Ескоса Ройо Л, Гарсія Санчес Н. Підліток із ожирінням: чи є у нього метаболічний синдром? Преподобний педіатр Атен Примарія. 2012; 14: 35-9.
Опубліковано в Інтернеті: 12.12.2012 - Кількість відвідувань: 11187
Ожиріння стає дедалі частішим захворюванням у дітей та молоді, особливо в промислово розвинутих країнах. Проблема ожиріння у дітей полягає у високій ймовірності його збереження у дорослому житті та можливості супроводження супутньої патології, найбільш помітною є збільшення серцево-судинного ризику та інші метаболічні ускладнення, такі як метаболічний синдром.
ВСТУП
Метаболічний синдром (МС) визначається як групування різних факторів серцево-судинного ризику. В даний час це є основною і зростаючою проблемою громадського здоров'я, пов'язаною зі зростаючим тягарем ожиріння в розвинених країнах. Пацієнти з РС мають підвищений ризик серцево-судинних захворювань (ССЗ).
Атеросклероз - це процес, який починається в дитинстві; тому педіатри повинні вміти виявляти дітей та підлітків із серцево-судинним ризиком, починати профілактику в цьому віці.
Основною метою клінічного лікування РС є зниження ризику клінічного розвитку атеросклеротичної хвороби.
Клінічний випадок
Сімейні обставини
Куріння батьків; бабусі та дідусі по батькові страждають на цукровий діабет 2 типу (T2DM); дідусь по матері переніс інфаркт міокарда у віці 54 років і помер від нового інфаркту у віці 65 років.
Особиста історія
Нормальна вагітність. Вага при народженні: 3350 г. Ексклюзивне грудне вигодовування протягом п’яти місяців, прикорм: фрукти у п’ять місяців, овочі у шість місяців.
Анамнез
Ви ходите до свого оздоровчого центру з перших тижнів життя. Під час відвідування дітей, які отримують здорову дитину, даються здорові рекомендації щодо харчування, щоб їх раціон був правильним; Слід зазначити, що перші п’ять місяців життя її годували виключно грудним молоком. Пацієнт протікає безсимптомно, але через сімейну історію передчасних серцево-судинних захворювань (дідусь по матері) планувалося вивчити рівень холестерину через два роки життя, оскільки визначення в більш ранніх віках може не відображати більш пізній рівень у дитячому та дорослому житті . Послідовний контроль ваги, зросту, індексу маси тіла (ІМТ) та артеріального тиску (АТ) проводиться у всіх переглядах програми охорони здоров’я дитини. Поперек живота вимірювали з того моменту, коли це визнали доцільним.
Фізичне дослідження
Обстеження органів та апаратів, а також АТ були нормальними до 14 років, коли систолічний АТ становив 130 мм рт. Варто підкреслити еволюцію ІМТ, представивши ранній відскок жиру (до п'яти років) і збільшення більш ніж на два пункти на рік у віці 4-5 років, 6-7 років, 11-12 років і 13 -14 років. ІМТ для віку: два роки: 17 422 кг/м2; чотири роки: 10,52 кг/м2; п’ять років: 10 004 кг/м2; шість років: 18,09 кг/м2; вісім років: 21 734 кг/м2; десять років: 23 058 кг/м2; 12 років: 26,09 кг/м2; 14 років: 30 592 кг/м2. З восьми років ІМТ перевищує 97-й процентиль (Р97), що свідчить про ожиріння. Поперек живота становить 85 см у 12 років та 89 см у 14 років (обидва> P95).
Аналітичні результати
За три роки загальний рівень холестерину становив 218 мг/дл, що вище показника P95. Через чотири роки було проведено нове дослідження з додаванням профілю ліпопротеїдів натще: загальний холестерин, 187 мг/дл (межа); тригліцериди, 110 мг/добу (> P95); холестерин ліпопротеїдів високої щільності (ЛПВЩ), 48 мг/дл (норма) та холестерин ліпопротеїдів низької щільності (ЛПНЩ), 117 мг/дл (межа). Через підвищений рівень тригліцеридів та його сімейну історію було вирішено запропонувати загальні дієтичні рекомендації: приймати знежирені молочні продукти, уникати жирного м’яса та смаженої або побитої їжі.
У десятирічному віці через набір ваги було проведено нове дослідження, результатами якого були: загальний холестерин, 209 мг/дл (високий); тригліцериди, 202 мг/дл (високий); HDL-C, 36 мг/дл (знижений); ХС ЛПНЩ, 133 мг/дл (підвищений); глюкоза, 89 мг/дл; аспартаттрасамінази, 18 од/л, і аланінамінотрансферази, 16 од/л.
У 11 років він має такі значення: глюкоза, 105 мг/дл (підвищена); загальний холестерин, 226 мг/дл (високий); тригліцериди, 191 мг/дл (> P95); HDL-C, 54 мг/дл, і LDL-C, 134 мг/дл (> P95).
Клінічне судження
Пацієнт із серцево-судинним ризиком через сімейний анамнез (T2DM у бабусь і дідусів по батькові та рання ішемічна хвороба серця у діда по матері).
Дисліпідемія з підвищеним рівнем тригліцеридів та ЛПНЩ. Зниження рівня ЛПВЩ.
У п'ять років він мав надмірну вагу (ІМТ> P85), а у віці восьми років він страждав ожирінням (ІМТ> P97).
У 11 років у нього підвищений рівень глюкози в плазмі натще. У 14 років систолічний АТ був підвищений.
Відповідає трьом із п’яти критеріїв для діагностики РС: збільшення талії живота, підвищений рівень тригліцеридів та зниження рівня ЛПВЩ.
Терапевтичне ставлення
У підлітків із ожирінням та РС показана втрата ваги від 5 до 10%, для чого необхідно дотримуватися адекватної дієти та збільшувати фізичну активність.
ОБГОВОРЕННЯ
З роками наш пацієнт спочатку страждав від надмірної ваги, а згодом ожирінням. У дитячому віці надмірна вага визначається як ІМТ вище Р85 і нижче Р95, тоді як ожиріння - ІМТ вище Р95. У США повідомляється про поширеність надмірної ваги 16,5% та ожиріння 17,1%; загалом, 33,6% дітей у віці від 2 до 19 років мають проблему ваги 5. В Іспанії 18,7% дітей у віці від 2 до 17 років мають надлишкову вагу, а 8,9% страждають ожирінням (загалом 27,6%) 6. Основною проблемою ожиріння в дитячому віці є стійкість до лікування, ймовірність збереження його у дорослому житті, а також наявність супутніх захворювань, серед яких слід виділити наявність серцево-судинних факторів ризику, таких як ті, що становлять РС.
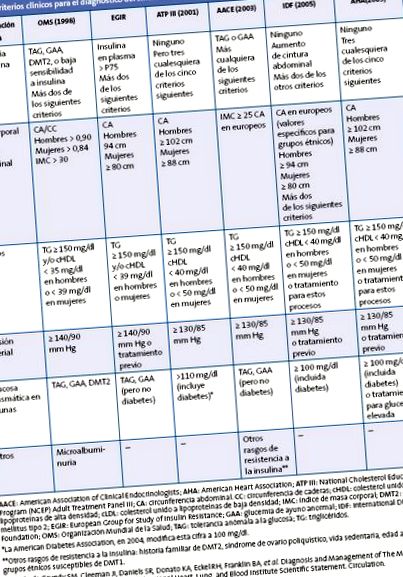
РС представляє діагностичну проблему у зрілому віці (Таблиця 1).
Окрім труднощів різних визначень, які вважаються більш-менш корисними з практичної клінічної точки зору (можливо, критерії Міжнародної фундації діабету [IDF] та Групи лікування дорослих III [ATP III] NCEP, виправлені в 2005 році, є найкорисніші), існують проблеми кореляції між ожирінням, оціненим за ІМТ та/або вимірюванням талії живота, в межах визначення МС та кількості критеріїв, необхідних для встановлення діагнозу МС, та ваги таких же при діагностиці 7 .
Визначення РС у дитячій популяції чітко не встановлено. Одне з найбільш прийнятих визначень - це Кук 8. Складність полягає у змінах, які відбуваються під час росту та розвитку дітей та підлітків, що ускладнює вибір граничних точок для різних факторів серцево-судинного ризику. Що стосується ожиріння живота, у дітей немає прийнятих значень окружності талії. Деякі дослідники використовують z-показник ІМТ, показник загальної надмірної ваги. Значення 2-2,5 вказують на помірне ожиріння та вище 2,5 - на важке ожиріння. У різних дослідженнях надмірна вага у дітей супроводжується нормальним рівнем глюкози в крові; З цієї причини може бути важливим контролювати показники інсуліну та глюкози в крові, щоб знати індекс оцінки моделі гомеостазу (HOMA), оскільки багато пацієнтів з РС мають нормальний рівень глюкози в крові. У молодості надмірна вага пов’язана з підвищенням інсуліну, а також дисліпідемією, особливо з підвищеним рівнем тригліцеридів та зниженням рівня ЛПВЩ. Гіпертонія визнана важливим компонентом РС у дорослих, її роль у дітей та підлітків незрозуміла.
Таблиця 2 пропонує підхід до діагностики РС у дитячої популяції. Частота РС у американських підлітків у віці 12-19 років 9 становить 8,6%, тоді як вона є у 42-48% підлітків із ожирінням того самого походження 10 .
З точки зору лікування, важливо виявити підлітків, яким загрожує розвиток РС, і засновувати терапію на боротьбі з ожирінням, намагаючись змінити спосіб життя: уникати висококалорійних дієт із надлишком насичених жирів та збільшення фізичних навантажень, зменшення небезпеки породжується сидячим способом життя. Фармакологічні заходи не слід застосовувати у цьому віці, і вони будуть потрібні лише в особливих ситуаціях.
СКОРОЧЕННЯ: ATP III: Панель лікування дорослих III • HDL-C: холестерин ліпопротеїдів високої щільності • LDL-C: холестерин ліпопротеїдів низької щільності • DMT2: цукровий діабет 2 типу • ECV: серцево-судинне захворювання • HOMA: оцінка моделі гомеостазу • ІДФ: Міжнародний фонд діабету • ІМТ: Індекс маси тіла • NCEP: Національна освітня програма з холестерину • Pn: n процентиль • ТАК: метаболічний синдром • TA: кров'яний тиск.
БІБЛІОГРАФІЯ
- Valdez R, Greenlund KJ, Khoury MJ, Yoon PW. Чи є сімейний анамнез корисним інструментом для виявлення дітей, що перебувають у групі ризику діабету та серцево-судинних захворювань? Перспектива охорони здоров'я. Педіатрія. 2007; 120 (2): S78-86.
- Експертна група NCEP з питань рівня холестерину в крові у дітей та підлітків. Національна освітня програма з холестерину (NCEP): Основні моменти звіту Експертної групи з питань рівня холестерину в крові у дітей та підлітків. Педіатрія. 1992; 89: 495-501.
- Tamir I, Heiss G, Glueck CJ, Christensen B, Kwiterovich P, Rifkind B. Розподіл ліпідів та ліпопротеїнів у білих дітей віком від 6 до 19 років: Дослідження поширеності програми ліпідних досліджень. J Хронічний дис. 1981; 34: 27-39.
- Daniels SR, Greer FR та Комітет з питань харчування. Американська академія педіатрії. Скринінг ліпідів та здоров’я серцево-судинної системи в дитинстві. Педіатрія. 2008; 122: 198-208.
- Odgen CL, Carroll MD, Curtin LR. Поширеність надмірної ваги та ожиріння в США, 1999-2004. ДЖАМА. 2006; 295: 1549-55.
- Національне опитування охорони здоров’я Іспанії, 2006. Міністерство охорони здоров’я та споживачів [Інтернет] [консультація 25.02.2011]. Доступно за адресою www.msc.es/estadEstudios/estadisticas/encuestaNacional/encuesta2006.htm
- Grundy SM, Cleeman JI, Daniels SR, Donato KA, Eckel RH, Franklin BA, et al. Діагностика та лікування метаболічного синдрому. Американська асоціація серця/Наукова заява Національного інституту серця, легенів та крові. Резюме. Тираж. 2005; 112: e285-90.
- Cook S, Weitzman M, Aninger P, Nguyen M, Dietz WH. Поширеність фенотипу метаболічного синдрому у підлітків: результати Третього національного обстеження здоров’я та харчування, 1988-1994. Arch Pediatr Adolesc Med.2003; 157: 821-7.
- Джонсон WD, Kroom JM, Greenway FI, Bouchard C, Ryan D, Katzmaryk PT. Поширеність факторів ризику метаболічного синдрому у підлітків. Національне обстеження здоров’я та харчування (NHANES), 2001-2006. Arch Pediatr Asolesc Med.2009; 163: 371-7.
- Dhuper S, Cohen HW, Daniel J, Gumidyala P, Agarwalla V, Victor R, et al. Корисність модифікованого АТФ III визначила метаболічний синдром та важке ожиріння як предиктори інсулінорезистентності у дітей та підлітків із надмірною вагою: поперечне дослідження. Кардіоваск Діабетол. 2007; 6: 4.
КОНФЛІКТ ІНТЕРЕСІВ
Автори заявляють, що у них немає конфлікту інтересів щодо підготовки та публікації цієї статті.
- Журнал педіатрії первинної медичної допомоги - Коли атипова пневмонія дуже нетипова
- Журнал педіатрії первинної медичної допомоги - Вплив традиційної середземноморської дієти на дітей
- Журнал педіатрії первинної медичної допомоги - Еозинофільний коліт у дитячих пацієнтів
- Журнал педіатрії первинної медичної допомоги - Дефіцит уваги з гіперактивністю або без неї (СДУГ) та
- Журнал педіатрії первинної ланки - Прийнятні медичні причини використання замінників для