ПРЕЗЕНТАЦІЯ СПРАВИ
Первинна кишкова лімфангіектазія або хвороба Вальдмана
Первинна кишкова лімфангіектазія або хвороба Вальдмана
Карлос Валарезо Гарсія, Урбано Соліс Картас, Уго Неварес, Ангело Тапіа.
Національний університет Чимборасо. Ріобамба, Чімборасо, Еквадор.
Первинна кишкова лімфангіектазія - рідкісна патологія, спричинена вадами розвитку кишкових лімфатичних проток. Зазвичай діагностується до 3-річного віку, але може з’явитися у дорослого населення. Найчастіше зустрічаються симптоми - наявність анасарки та біль у животі, що супроводжується недоїданням. Лікування є симптоматичним і засноване на дієтичній заміні триланцюгових тригліцеридів середньоланцюговими тригліцеридами при збільшеному споживанні білка. Ця робота описує випадок із 22-річною пацієнткою жіночої статі, яка має клінічні, візуалізаційні та патологічні прояви, що дозволяють діагностувати первинну кишкову лімфангіектазію, надзвичайно рідкісний випадок, особливо в цьому віці.
Ключові слова: лімфангіектазії; кишкова лімфангіектазія; хилозний асцит.
Первинна кишкова лімфангіектазія при незвичайній патології, спричиненій вадами розвитку кишкових лімфатичних проток. Зазвичай діагностується до 3-річного віку, але може з’явитися у дорослого населення. Найбільш частими симптомами є наявність анасарки та біль у животі, що супроводжується гіпотрофією. Лікування є симптоматичним і засноване на дієтичній заміні тригліцеридів з довгими ланцюгами на тригліцериди із середньою ланцюгом із збільшенням споживання білка. У цій роботі розглядається випадок пацієнтки 22 років, яка має клінічні, візуалізаційні та анатомопатологічні прояви, що дозволяють діагностувати первинну кишкову лімфангіектазію, надзвичайно рідкісний випадок, особливо в цьому віці.
Ключові слова: лімфангіектазії; кишкова лімфангіектазія; хилозний асцит.
ВСТУП
Первинна кишкова лімфангіектазія (ЛІП) - це захворювання, що характеризується розширенням лімфатичних судин тонкої кишки, що спричиняє втрату білка, лейкопенію, анасарку, гіпоальбумінемію та, в деяких випадках, асцит. 1.2
Вперше він був описаний Вальдманном і Шваббом у 1961 р. Як ентеропатія, що спричиняє втрату білка на кишковому рівні, що призводить до гіпоальбумінемії та анасарки. Описано, що це може бути пов'язано з іншими захворюваннями, такими як синдроми Тернера, Нунана, КліппельТреноне та Хеннекама. два
Повідомлень про частоту та поширеність цієї хвороби не вистачає. Це описується як частіше у жіночої статі; його етіологія невідома, але описані сімейні презентації, що вказує на закономірність передачі генетичних речовин. 3
Клінічні прояви, про які найчастіше повідомляють, включають набряк нижніх кінцівок, діарею, блювоту, біль у животі та стеаторею. 1,2,4 У деяких пацієнтів були описані проблеми мальабсорбції, випоту плеври та очеревини з наявністю хилеру. Діагноз ставлять за наявності розширень в просвіті кишечника, що спостерігаються при ендоскопічних дослідженнях і підтверджуються за допомогою гістопатологічного звіту. 2,4,5
Лікування ЛІП залежить від тяжкості, поширеності та симптомів у кожного пацієнта. У більшості діагностованих пацієнтів повідомлялося про дієти з високим вмістом білка та низьким вмістом тригліцеридів із довгими ланцюгами до тригліцеридів із середньою ланцюгом. 4.5
Ось чому, беручи до уваги нечастоту появи захворювання та відсутність повідомлень про цей стан в Еквадорі, було вирішено повідомити про цей випадок з метою оприлюднення основних клінічних елементів, що дозволяють досягти діагнозу хвороба.
ПРЕЗЕНТАЦІЯ СПРАВИ
22-річна жінка з діагнозом фолікулярної кісти в анамнезі у 16 років та кесаревим розтином у 19 років через близнюкову вагітність, з цього приводу повідомляється про наявність 400 мл молочної рідини в черевній порожнині.
З цієї нагоди він прийшов на консультацію щодо болю в животі при дифузному 6-річному розвитку, періодичному та спорадичному, який не полегшував при зміні положення або при введенні міорелаксантів. Він також представляє нудоту, не пов'язану з болем у животі, задишку при середніх зусиллях приблизно 2 тижні еволюції, розпад, втома, печія та регургітація, які не покращуються при регулярному лікуванні.
При фізичному огляді виявляється генералізована блідість слизової шкіри із притупленням правої основи легені, де чути скасування везикулярного шуму. Аналогічно, дифузний біль у животі виявляється за допомогою маневра Таррала та позитивної хвилі рідини.
У первинних додаткових дослідженнях виділяються наявність анемії (гемоглобін при 75 г/л), гіпопротеїнемії (4 г/дл), гіпоальбумінемії (1,8 г/дл) та наявності прихованої крові в калі. УЗД черевної порожнини повідомляло про наявність 600 мл асцитичної рідини та спленомегалії близько 2 см.
Проводили ендоскопію верхнього відділу шлунково-кишкового тракту та колоноскопію, описуючи в ендоскопії наявність застійного відділу шлунка, трохи набряклого, зі змінами кольору, потьмянілої слизової оболонки шлунка та атрофії шлунка з непрямими ознаками метаплазії. Колоноскопія не дала значущих даних.
Проведена комп’ютерна томографія грудної клітки, черевної порожнини та малого тазу, яка повідомляє про наявність невеликої грижі діафрагми з потовщенням стінок тонкої кишки, нерегулярні випинання слизової в просвіт кишки та наявність асцитної рідини в черевній порожнині. порожнини. Ці елементи сумісні з кишковою лімфомою; рідина також була знайдена в правій легені.
Було проведено цитологічне дослідження екстрагованої рідини, яке було негативним для новоутворених клітин, і були виявлені лише реактивні мезотеліальні клітини з численними лімфоцитарними клітинами. Дослідження пухлинних маркерів були негативними, за винятком CA 125 та визначення церулоплазміну, які були підвищеними.
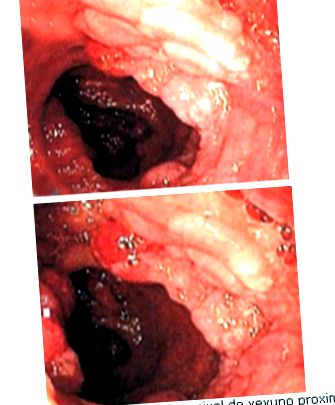
Згодом була проведена дослідницька лапароскопія, при якій у порожнині виявляли білувату рідину більш-менш 1000 мл із макроскопічно нормальним виглядом матки та придатків, потовщеною товстою кишкою та стеатотичною печінкою з потовщеними краями. Відбираються зразки для анатомопатологічного дослідження великого сальника, печінки та брижі, де повідомляється про неспецифічний хронічний епіплотит з легким загостренням хронічного запального процесу, пов’язаного з жировим некрозом. За цими результатами проводили подвійну балонні ендоскопію та періоральну ентероскопію, спостерігаючи множинні вузликові та мамелонові ураження, які займають всю товсту кишку та охоплюють всю окружність кишечника, без ознак активної кровотечі (рис. 1 та 2).
Визначаючи, що за результатами патологічних досліджень відсутні елементи злоякісної пухлини, і вони повідомляють про наявність підвищених уражень тонкої кишки із власною пластинкою, зайнятою погано вираженою проліферацією лімфатичних судин, розташованих між залозами із збереженою поверхневою архітектурою. а з регенеративним епітелієм досягається діагноз ЛІП.
Після постановки діагнозу це підтверджується за допомогою відеокапсульної ендоскопії, яка повідомляє про наявність на рівні проксимального та середнього відділів тонкої кишки піднятих, поліпоїдно виглядають, довгих і рясних вогнищ, що охоплюють весь просвіт, а також підвищених ураження клубової кишки з наявністю недавньої кровотечі.
Після підтвердження діагнозу проводять евакуаційний парацентез, з якого отримують 600 мл рідини молочного вигляду. Починається з дієти, заснованої на обміні тригліцеридів з довгими ланцюгами на середньоланцюгові, гіперпротеїнові та з підтримкою вітамінів та мінералів. Фармакологічно призначається застосування спіронолактону (табл.) 100 мг на день та фуросеміду (табл.) 20 мг через день, що показує сприятливі результати через 3 місяці спостереження. Через 6 місяців йому довелося знову пройти парацентез, евакуюючи близько 500 мл хилу. У цей час вона залишається безсимптомною.
Губи - це рідкісне захворювання, класифіковане в групі рідкісних захворювань, тому повідомлень про нього небагато. Це описується частіше в ранньому віці життя, хоча були описані деякі повідомлення про захворюваність у дорослих, що збігається з цією роботою. 9
Описано первинні та вторинні причини, серед яких з більшим значенням відзначається наявність лімфом, системного червоного вовчака, туберкульозу кишечника, ретроперитонеального фіброзу, післяпроменевої дії, паразитарних інфекцій, цирозу печінки та констриктивного перикардиту. 5 У цьому випадку наявність цих захворювань була виключена за допомогою додаткових тестів, що збігалися з дослідженнями, такими як дослідження Вальдовиноса-Орегона та ін., Яке стверджує, що 73% випадків ІПЛ є ідіопатичними або первинними.
Щодо клінічних проявів, наявність анасарки, набряків, стеатореї, блювоти та болю в животі повідомляється як найбільш репрезентативний. У цьому випадку пацієнтка представила хронічний біль у животі та асцит як свої основні симптоми. Виявлений у пацієнта асцит був хилозним і може бути викликаний, серед інших причин, новоутвореннями в кишечнику або вродженими вадами розвитку, смертність яких становила від 43% до 88%, 9,10 ці причини, які були абсолютно виключені.
У цьому випадку наявність болю в животі асоціюється як вторинний симптом через велику кількість рідини в черевній порожнині, спричинену обструкцією або порушенням, що викликає аномальне розширення лімфатичної системи, що спричиняє екстравазацію рідини в очеревинній порожнині, це безпосередньо відповідає за появу таких клінічних проявів, як біль і здуття живота. 9
Згідно з клінічною історією, пацієнтка зберігала свої симптоми приблизно 6 років і перебувала в адекватному харчовому стані відповідно до свого індексу маси тіла. Повідомлення про ЛІП, вторинну для лімфоми кишечника та туберкульозу кишечника, вказують на різний ступінь недоїдання та поганого самопочуття, елементи, які, відсутні у цьому випадку, ще більше підсилюють діагноз первинної ЛІП. Крім того, були проведені інші тести, такі як фарбування асцитичної рідини за Цілем та тест на туберкулін, які були негативними в обох випадках. 11-13 Захворювання верхніх відділів шлунково-кишкового тракту та товстої кишки також були виключені результатами біопсій, які виявили хронічний запальний процес. 14-16
Для виключення вторинних причин була проведена подвійна балонна ендоскопія для взяття проби кишкової тканини на рівні тонкої кишки, де був підтверджений діагноз лімфагіома. Подвійна балонна ентероскопія - це чутливий тест, який дозволяє проводити біопсію з великою точністю, але відеокапсула визначає ступінь ураження. 16-19
Клінічні прояви пацієнта не були типовими, про які повідомлялось у більшості клінічних випадків; підтримання в цьому випадку хронічного болю в животі та асциту без наявності набряків, що не збігається з описаним іншими авторами для еволюційного перебігу захворювання. 10-12
Діагноз ЛІП був встановлений за допомогою біопсій, проведених за допомогою подвійного балонного тесту, що описує ураження, що відповідають патологічним змінам, про які повідомляється при цій хворобі. 16-19
Ступінь, величину та тяжкість анатомічного пошкодження визначали шляхом спостереження через відеокапсулу, оскільки у їхньому звіті повідомляється про рясні підвищені та виразкові ураження в товстій кишці та в проксимальному відділі клубової кишки. Про ці елементи повідомляють Санчес Санчес та інші3, які вважають, що після того, як захворювання представлено, анатомічні пошкодження поширюються порівняно легко. 16-19
Описано, що лікування ЛІП індивідуально, залежно від тяжкості, розширення та симптомів, наявних у кожному випадку. Першочергова увага до дієтичних змін вказується як фундаментальний елемент, де рекомендується використання гіперпротеїнів, гіпожирової дієти та обміну тригліцеридів з довгими ланцюгами на тригліцериди із середньою ланцюгом. Основа цієї дієти заснована на тому, що тригліцериди із середнім ланцюгом всмоктуються безпосередньо у ворітній венозній системі і не проникають в лімфатичну систему, зменшуючи таким чином симптоми. 18.19
Що стосується застосовуваного фармакологічного лікування, повідомляється про використання діуретиків, таких як спіронолактон та фуросемід, які допомагають покращити симптоми в короткостроковій перспективі. Інші звіти вказують на терапевтичні схеми, які включають призначення кортикостероїдів, октетрид ацетату та сегментарну хірургічну резекцію з різними результатами щодо їх ефективності. 19-22
Як ми бачимо, IPL - це рідкісний стан, який, хоча і частіше трапляється у дітей, може вражати молодих дорослих, і, незважаючи на клінічну неоднорідність, він може мати незвичні симптоми та ознаки, що спричиняють значні обмеження якості пов'язаних зі здоров'ям життя (HRQL); Отже, знання клінічних, візуалізаційних та анатомопатологічних елементів, що характеризують це захворювання, є життєво важливим для встановлення ранньої діагностики захворювання та досягнення збільшення частоти HRQL у пацієнтів, які страждають цим захворюванням.
БІБЛІОГРАФІЧНА ЛІТЕРАТУРА
1. Valdovinos-Oregón D, Ramírez-Mayans J, Cervantes-Bustamante R, Toro-Monjaraz E, Cázares-Méndez M, Cadena-León J, et al. Первинна кишкова лімфангіектазія: 20-річний досвід роботи в Національному інституті педіатрії. Rev Gastroenterol Méx. 2014; 79 (1): 7-12.
2. Freeman HJ, Nimmo M. Кишкова лімфангіектазія у дорослих. Світ J Gastrointest Oncol. 2011; 3: 19-23.
3. Санчес-Санчес М, Гарсія-Роблес Р, Лейва А, Моран Е, Теджерізо-Гарсія А, Теджерізо-Лопес Л. Кишкова лімфангієктазія, хвороба Вальдмана та вагітність. Клін Інвест Джин Обст. 2002; 29 (10): 370-4.
4. Hortal Benito-Sendín A, Criado Muriel C, Torres Peral R, García Serrano E, Álvarez Álvarez N. Первинні кишкові лімфангієктази як причина гіпоальбумінемії. Acta Pediatr Esp.2014; 72 (11): 393-9.
5. Xinias I, Mavroudi A, Sapountzi E. Первинна кишкова лімфангієктазія: чи завжди це погано? Два випадки з різним результатом. Справа Rep Gastroenterol. 2013; 7: 153-63.
6. Балабан В.Д., Попп А, Грасу М, Василеску Ф, Джінга М. Важка рефрактерна анемія при первинній кишковій лімфангіектазії. Звіт про справи. J Gastrointest Печінка Dis. 2015; 24 (3): 369-73.
7. Daza Carreño W, Mejía Cardona LM, Jaramillo Barberi LE, Uribe G MC. Кишкова лімфангіектазія: повідомлення про випадок. Преподобний Коломб Гастроентерол. 2013 [цитоване 04 січня 2016]; 28 (2): 134-45. Доступно за адресою: http://www.scielo.org.co/scielo.php?script=sci_arttext&pid=S0120-99572013000200007&lng=en
8. Суреш Н, Ганеш Р, Санкар Дж, Сатіасекаран М. Первинна кишкова лімфангіектазія. Індійська педіатрія. 2009; 46: 903-6.
9. Хіменес CE. Хілозний асцит. Презентація справи та огляд патофізіології. Преподобна Колумбіяна Cir. 2004; 19 (2): 76-84.
10. Safarpour F, Mohammadi D, Hemmati H, Geranmayeh S, Safarpour D, et al. Кістозна лімфангіома тонкого кишечника у молодої дівчини. Iranian Red Crescent Med J. 2009; 11 (4): 457-60.
11. Ordaz Martínez JL, Benavides R. Туберкульоз шлунково-кишкового тракту. Rev Gastroenterol Méx. 2011; 69 (3): 162-5.
12. Mora Arbeláez DT, Contreras Ramírez M, Rendón Henao J. Кишкова лімфангіектазія, пов’язана з гемігіпертрофією: Звіт про випадок. Преподобний Гастроентерол. 2013; 28 (2): 140-5.
13. Salpietro V, Ruggieri M, Alterio T. Чи існує ризик погіршення стану пубертату при первинній кишковій лімфангіектазії? J Ендокринол Інвест. 2013; 36 (11): 1128.
14. Durjoy L, Rakesh A, Manoj KR, Amrita B. Хилозний асцит та лімфангіектазія при вогнищевому сегментарному гломерулосклерозі - рідкісне співіснування: випадок захворювання. J Med Case Rep. 2015; 9: 34.
15. Ямамото-Фурушо Ж.К. Хвороба Крона: діагностика та лікування. Rev Gastroenterol Méx. 2013; 78: 68-70.
16. Парк MS, Lee BJ, Gu DH. Кровотеча ілеальполіпоїдної лімфангіектазії діагностується та лікується за допомогою подвійної балольної ентероскопії. Світ J Gastroenterol. 2013; 19 (45): 8440-4.
17. Maamer AB, Baazaoui J, Zaafouri H, Soualah W, Cherif A. Первинна кишкова лімфангіектазія або хвороба Вальдмана: Рідкісна причина кровотеч із нижньої частини шлунково-кишкового тракту. Арабський J Gastroenterol. 2012; 13 (2): 97-8.
18. Tift WL, Lloyd JK. Кишкова лімфангіектазія. Довготривалі результати при дієті МСТ. Arch Dis Child. 1975; 50 (4): 269-76.
19. Yu L, Tao Y, Xiao-yu Q, Li-na Z, Qi-kui Ch. Первинна кишкова лімфангіектазія, діагностувана за допомогою подвійної балонної ентероскопії та лікувана тригліцеридами із середньою ланцюгом: опис випадку. J Med Case Rep.2013, 7:19.
20. Sari S, Baris Z, Dalgic B. Первинна кишкова лімфангіектазія у дітей: чи є октреотид ефективним та безпечним варіантом лікування? J Педіатр Gastroenterol Nutr. 2010; 51 (4): 454-7.
21. Pérez-Guisado J. Тригліцериди середнього ланцюга, засоби для схуднення, що викликають кетоз та покращують загальний стан здоров’я. Преподобний Есп Обес. 2010; 8 (3): 124-9.
22. GalofréFerrater JC. Управління кортикостероїдами в клінічній практиці. Преподобний Мед Унів Наварра. 2009; 53 (1): 9-18.
Отримано: 27 квітня 2016 р.
Затверджено: 27 червня 2016 року.
Карлос Валарезо Гарсія: Національний університет Чимборасо. Ріобамба, Чімборасо, Еквадор. Електронна адреса: [email protected]
Весь вміст цього журналу, крім випадків, коли він ідентифікований, підпадає під ліцензію Creative Commons
- Чи може дієта погіршити симптоми запальних захворювань кишечника
- Предіччі; п лесі; n гістол; кишковий гіка у дитячих хворих; трикос при хворобі Цель; тут
- Чому гордість вважається хворобою - Краще зі здоров’ям
- Експерти закликають визнати ожиріння хронічним захворюванням; Інтерактивний лікар
- Чорношкірі та жінки мають більше факторів ризику серцево-судинних захворювань