Перегляньте статті та зміст, опубліковані в цьому носії, а також електронні зведення наукових журналів на момент публікації
Будьте в курсі завжди, завдяки попередженням та новинам
Доступ до ексклюзивних рекламних акцій на підписки, запуски та акредитовані курси
Progresos de Obstetricia y Ginecología - офіційне видання Іспанського товариства гінекології та акушерства. Опубліковано три типи робіт, Групові огляди, Оригінальні статті та Клінічні випадки, окрім редакційних видань. За змістом статей він включає чотири розділи: репродукція та ендокринологія, перинатологія, онкологія та загальна гінекологія. Відбір статей здійснюється Виконавчим комітетом за доповіддю двох експертів від кожної з раніше згаданих груп. Роботи, опубліковані в журналі Progresos de Obstetricia y Ginecología, розглядаються в EMBASE/Excerpta Médica, Іспанському медичному індексі, Bibliomed Embase Alert, World Translation Index.
Індексується у:
Слідкуй за нами на:
CiteScore вимірює середню кількість цитат, отриманих за опубліковану статтю. Читати далі
SJR - це престижна метрика, заснована на ідеї, що всі цитати не рівні. SJR використовує алгоритм, подібний до рейтингу сторінок Google; є кількісним та якісним показником впливу публікації.
SNIP дозволяє порівняти вплив журналів з різних предметних областей, виправляючи відмінності у ймовірності цитування, які існують між журналами різних тем.
- Резюме
- Ключові слова
- Анотація
- Ключові слова
- Вступ
- Резюме
- Ключові слова
- Анотація
- Ключові слова
- Вступ
- Клінічний випадок
- Обговорення
- Бібліографія
Hyperemesis gravidarum визначається як найважча форма блювоти під час вагітності. Ще в 18 столітті в медичній літературі це було описано як причину материнської смерті від голоду, результат якого був рідкістю до 20 століття. В даний час материнська смерть є винятковою.
Hyperemesis gravidarum розглядається як найсерйозніша форма блювоти під час вагітності. Це було описано в медичній літературі в 18 столітті як причина смерті матері внаслідок голоду, не рідкісна подія до 20 століття. У наш час материнська смерть незвична.
Ми представляємо клінічний випадок пацієнта, який після виключення всіх можливих акушерських та медичних причин непримусової блювоти та, незважаючи на лікування наркотиками, еволюціонував несприятливо, з сильною втратою ваги, та розвинув синдром Корсакова (когнітивний дефіцитний тіамін та характеризується недавньою пам’яттю погіршення).
24-річний американець-іспанець, який не цікавиться особистою історією, з 11-тижневою аменореєю, який прийшов до нас на службу з приводу блювоти та болю в епігастрії протягом 1 місяця еволюції, з непереносимістю рідини та відсутністю реакції на амбулаторне лікування доксиламіном.
Після госпіталізації в різний час і схеми лікування (метоклопрамід, хлорпромазин, сульпірид, ондансетрон та ін.) Розпочинали внутрішньовенну сироваткову терапію та протиблювотні засоби, а також захист шлунку ранітидином та седацію діазепамом.
Через 15 днів після клінічного поліпшення було вирішено виписати його та вказати пероральне протиблювотне лікування та дієту.
Пацієнта повторно прийняли через 7 днів через повторну появу симптомів та втрату 3 кг ваги.
Були проведені наступні додаткові випробування.
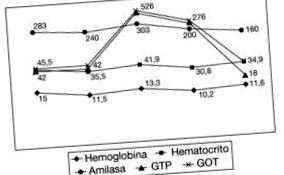
Аналіз повідомляв: гемограма: гемоглобін 15 г/дл (12-14), гематокрит 45,5% і гемоконцентрація, вторинна після дегідратації, а після сироваткової терапії: гемоглобін 11,5 г/дл та гематокрит 35,5%; біохімія: гіпонатріємія, гіпохлоремія, гіпокаліємія, метаболічний алкалоз; ферменти печінки: нормальний при першому прийомі, а при другому прийомі, підвищення GPT до 526 Од/л (10-42), GOT 540 Од/л (10-45) та альфаамілази 303 Од/л (10-120), гіпертиреоз на тлі недоїдання (вільний ТТГ 4 2,22 нг/дл, вільний Т 3 8,3 пг/мл [2,32-4,2], негативні антитиреоїдні антитіла) та нормальний гормон хоріонічного гонадотропіну (ХГЧ) у сироватці крові. На рисунку 1 показані зміни основних аналітичних параметрів під час прийому пацієнта.
Варіації основних аналітичних параметрів під час прийому.
Виявлено акушерське УЗД: одинокий, живий плід, що відповідає аменореї, без наявності ознак вад розвитку плода; нормоінсертована плацента з нормальною ехоструктурою і нормальними навколоплідними водами.
З огляду на поганий розвиток пацієнта та поступову втрату ваги, незважаючи на внутрішньовенне лікування, було звернулось за консультацією до різних служб у пошуках інших етіологій, не пов’язаних із вагітністю (можливі акушерські причини важкого та стійкого гіперемезу були виключені хоріонічним гонадотропіном сироватки визначення та УЗД: трофобластична хвороба, багатоплідна вагітність).
УЗД черевної порожнини та ендоскопія верхніх відділів шлунково-кишкового тракту не показали патологічних результатів.
Лікування пропілтіурацилом розпочато через наявність симптоматичної синусової тахікардії, вторинної до гіпертиреозу через недоїдання.
Діагностовано ймовірний розлад адаптації, оскільки пацієнтка була ізольована від соціального та сімейного оточення (Південна Америка). Після розвитку клінічної картини у пацієнта спостерігалася тимчасова дезорієнтація, ознаки когнітивних порушень, порушення здатності до навчання та труднощі із запам'ятовуванням часової послідовності подій, для яких служба психіатрії діагностувала синдром Корсакова та було розпочато лікування тіаміном. Неврологічне обстеження та МРТ головного мозку були нормальними.
Незважаючи на всі дієтичні та фармакологічні заходи, поступова втрата ваги зберігалася. Коли він досяг 36,5 кг (зріст 175 см; індекс маси тіла [ІМТ] = 12,6), було вирішено розпочати лікування з парентерального харчування. Клінічного поліпшення не було досягнуто, і втрата ваги зберігалася, досягнувши мінімум 33 кг (ІМТ = 11,4), тоді ж було розпочато ентеральне годування назогастральним зондом № 8. Вони можуть спостерігати коливання ваги, які пацієнт відчував протягом допуск. За допомогою цього заходу було досягнуто поступового збільшення ваги; ентеральне харчування було скасовано, коли пацієнт досягнув ІМТ 13,8. Зберігалося поступове відновлення ваги, і на момент виписки воно досягло збільшення на 10 кг (ІМТ = 14,8).
Варіації ваги, які відчуває пацієнт під час прийому. ПН: парентеральне харчування; NSG: носогастральний зонд.
На 24 тижні аменореї пацієнтка перестала відвідувати контроль за вагітністю через зміну в центрі охорони здоров'я, який направлявся.
Нудота і блювота під час вагітності - загальні симптоми, які вражають 70-80% вагітних. У 70% випадків симптоми проявляються між четвертим та сьомим тижнями після останнього періоду, хоча у 7% вони починаються до першої менструальної відсутності. У всіх пацієнтів цей стан починається до 9 тижнів аменореї 1. Цей стан частіше спостерігається між 6 ранку та опівдні, тому його ще називають «ранковою нудотою», але у більшості пацієнтів він зберігається протягом доби. .
У 30% пацієнток нудота та блювота вагітності зникають на 10-му тижні вагітності, 30%, приблизно на 12-му тижні, і ще у 30%, на 16-му тижні, і лише 1% тих вагітних продовжують роботу в клініці після 20-го тижня.
Hyperemesis gravidarum - найважчий кінець спектру для нудоти та блювоти під час вагітності. У науковій літературі його захворюваність оцінюється від 0,3 до 2% вагітних 3. Не існує єдиного визначення гіперемезису, тому це діагноз виключення, заснований на блювоті, досить сильній, щоб спричинити втрату ваги (більше 5%), зневоднення, ацидоз голоду, алкалоз втрати соляної кислоти з блювотою та гіпокаліємією. У деяких жінок можуть спостерігатися гепаторенальна дисфункція та пошкодження головного мозку через дефіцит тіаміну (синдром Корсакова, енцефалопатія Верніке).
Hyperemesis gravidarum - найпоширеніша причина госпіталізації протягом першого триместру вагітності. .
Частота цієї травної патології вища: нуліпарність (співвідношення шансів [АБО = 1,6), ожиріння (АБО = 1,5), побратимство (АБО = 1,5), підлітки, чорна раса, низький соціокультурний рівень, трофобластична хвороба, вади розвитку плода ( триплоїдія, пов'язана з частковою родимкою) та історія гіперемезу гравідаруму при попередніх вагітностях 5 .
Етіологія hyperemesis gravidarum невідома. В даний час він вважається багатофакторним. Це було пов’язано з:
-
-
Високі концентрації HCG у сироватці крові, як це відбувається при вагітності близнюками або при трофобластичній хворобі, або при її раптовому збільшенні в крові матері. Ця теорія базується на збігу початку нудоти та блювоти з підвищенням рівня ХГЧ у сироватці крові.
Більш високий рівень естрогену був показаний у жінок з гіперемезисом 7. Schiff et al. 7 повідомляють, що вагітні жінки з важкими захворюваннями в 1,5 рази збільшують ймовірність народження жіночого плоду, що підтримує роль естрогенів у його патофізіології.
У перші тижні гестації виявляється збільшення вільного тироксину та зниження рівня ТТГ, але численні дослідження показують, що ці зміни зумовлені активністю ХГЧ, а не первинними змінами осі гіпоталамус-гіпофіз-щитовидна залоза 8 .
Hyperemesis gravidarum асоціюється з гіпофункцією кортикостероїдів. Це відбуватиметься протягом перших 4 місяців, оскільки з п’ятого місяця наднирники плода забезпечуватимуть недостатній внесок матері. Але немає доказів того, що кортикальний гормон надниркових залоз знижений.
Прогестерон пов’язаний з етіопатологією сутності через його роль у зменшенні моторики шлунка, стравоходу та кишечника; на додаток до розслаблення нижнього стравохідного сфінктера.
Деякі дослідження також стосуються пролактину, соматотропіну та андрогенів.
Неврологічні фактори: показана більша лабільність вегетативної нервової системи із сповільненням спорожнення шлунка. Також пропонується взаємозв'язок нудоти та блювоти із серотоніном, і спостерігаються хороші результати при лікуванні гіперемезису антагоністами рецепторів серотоніну.
Психологічні фактори: висунуті гіпотези поділяються на 3 категорії:
-
1.
Психоаналіз розглядає гіперемезис як явище конверсії або соматизації. Вони асоціюють це з небажаною вагітністю та істеричними або незрілими особистостями.
Нездатність вагітної жінки реагувати на стрес вагітності 9 .
Висока сприйнятливість до деяких подразників, що призводять до блювоти.
Алергічні або імунологічні фактори: це була б реакція матері на речовини ембріона або через генетичні відмінності між плодом і трофобластом щодо імунної системи матері.
У хворих на гіперемезіс гравідарум було описано підвищену частоту антитіл проти Helicobacter pylori. Ці дані можуть бути використані як скринінговий метод у пацієнтів із ризиком розвитку гіперемезісу гравідного. Frigo та співавт. 10 показали, що 90,5% пацієнтів з гіперемезисом були позитивними на H. pylori, тоді як у нормальних вагітних жінок захворюваність не перевищувала 46,5%. Інші дослідження вказують на те, що викорінення H. pylori покращує симптоми гіперемезісу гравідаруму. Найбільш частими ендоскопічними виявленнями були пангастрит та шлунково-стравохідний рефлюкс.
Клінічним проявом цієї сутності є наявність нудоти та блювоти переважно вранці, але у важких випадках вони тривають протягом дня, викликаючи втрату ваги понад 5% та зневоднення. Пацієнти часто повідомляють, що блювоту викликає якийсь запах, приціл або прийом їжі. Нерідкі наявність гіперсалівації та зміни апетиту та смаку, смердюче дихання, епігастралгія та, іноді, гематемез внаслідок ерозії слизової оболонки шлунково-стравохідного тракту. Коли стан триватиме без лікування або без відповіді на нього, з’являться симптоми, пов’язані з дегідратацією, такі як блідість і сухість слизових оболонок (губи з ерозіями, сухий і потрісканий язик, почервонілі ясна з виразками та глотка з петехіями), погані тургор шкіри (ознака складки), ортостатична гіпотензія, тахікардія та олігурія.
Можливими ускладненнями важкого гіперемезісу гравідарум є: синдром Меллорі-Вейса (гематемез, пов'язаний з ерозіями стравоходу або виразками, вторинними при постійній блювоті), синдром Мендельсона (аспіраційна пневмонія), синдром Богерхаве (розрив стравоходу внаслідок сильного блювоти), пневмоторакс, гостра ренальна недостатність преренальна причина, центральний понтічний мієлоліз та спазм судин мозкових артерій.
Відомо щонайменше 2 дефіцити вітаміну, пов’язані з важким гіперемезисом: вітамін К, його дефіцит призведе до порушень кровотечі (геморагічний гінгівіт, гематемезис, мелена, пурпури та шкірні петехіальні плями), а також субкон’юнктивальні та сітківкові крововиливи, що вимагають звуження офтальмологічного контролю . Неврологічні зміни можуть з’явитися через дефіцит тіаміну або вітаміну В 1 (як у нашому клінічному випадку), що спричиняє синдром Верніке-Корсакова. Синдром Корсакова - це хронічна амнестична фаза, що характеризується повною нездатністю засвоїти новий матеріал та погіршенням недавньої пам’яті при відносно збереженій віддаленій пам’яті 11. Синдром Верніке - це гострий неврологічний стан, що характеризується офтальмоплегією, атаксією та змішаними змінами. Обидва синдроми зумовлені тіаміном, який діє як кофактор для ферменту альфакетоглутаратдегідрогенази.12; його дефіцит зменшує мозкове споживання глюкози, спричиняючи пошкодження мітохондрій та зменшуючи виробництво енергії. Введення сироватки глюкози, як це відбувається у алкоголіків, посилює дефіцит тіаміну, посилюючи неврологічні симптоми.
У науковій літературі описано зв'язок гіперемезу з плодами з низькою вагою при народженні. Описано збільшення вроджених вад розвитку центральної нервової системи та скелета, хоча причинно-наслідкові зв’язки, схоже, не встановлені. Існує припущення, що кетонові тіла можуть негативно впливати на нейророзвиток плода 13 .
Діагноз є принципово клінічним, і його ідентифікація є простою, коли симптоми типові. Його слід диференціювати від блювоти, характерної для вагітності, коли пацієнт продовжує набирати вагу і не зневоднюється. У важких випадках або без відповіді на внутрішньовенне протиблювотне лікування необхідно проводити диференціальну діагностику з нозологічними структурами, переліченими в таблиці 1.
Нозологічні сутності в диференціальній діагностиці